| CBD Total: | 300 - 1000 mg |
| Potencia: | 10 mg/ml |
| Costo por mg de CBD: | $0.13 - $0.20 USD |
| Tipo de extracto: | Espectro completo |
| Sabor: | Citrus Twist |
Basado en evidencia
CBD y osteoporosis: investigación y entendimiento actual
Nueva investigación emocionante está descubriendo la poderosa habilidad del CBD para agilizar la curación de una fractura y presevar la densidad ósea.
Las estimaciones sugieren que más de 200 millones de personas padecen de osteoporosis en todo el mundo [1].
Según la Fundación Internacional de Osteoporosis, la osteoporosis es responsable de la asombrosa cantidad de 8.9 millones de fracturas óseas al año, lo que significa que hay una fractura osteoporótica aproximadamente cada 3 segundos [2].
A menudo conocida como una “enfermedad silenciosa”, muchas personas no se dan cuenta de que tienen la condición hasta que se produce una fractura.
Las fracturas óseas no solo son dolorosas, sino que también pueden limitar gravemente el movimiento y la calidad de vida, especialmente en pacientes mayores.
Recientemente, la investigación ha identificado la capacidad del cannabidiol (CBD), un componente activo de la planta Cannabis sativa, para ser eficaz en el manejo de la osteoporosis.
Aquí, analizaremos la osteoporosis, las opciones de tratamiento actuales y la investigación científica sobre cómo puede ayudar el CBD.
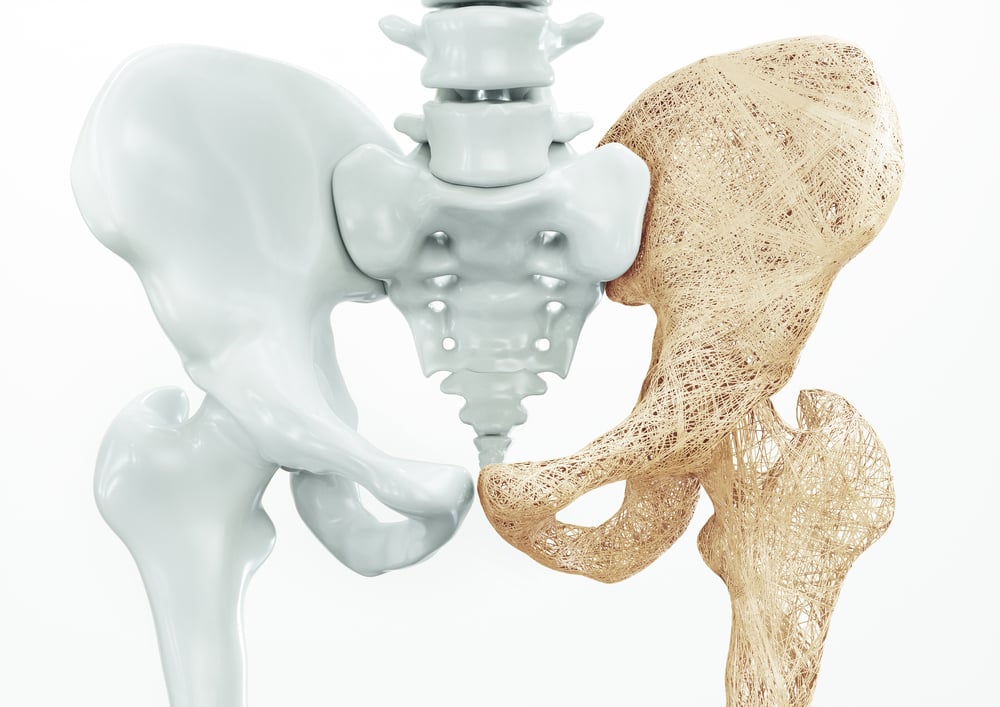
¿Qué es la osteoporosis?
La osteoporosis significa ‘huesos porosos’ y da como resultado huesos frágiles. La debilidad de los huesos pone a los afectados en un mayor riesgo de fracturas.
A medida que los huesos se adelgazan, incluso una pequeña caída o golpe puede causar una lesión grave.
Las mujeres de mediana edad están en mayor riesgo, sin embargo, los hombres también se ven afectados.
La principal preocupación que tiene la mayoría de las personas al hablar sobre la osteoporosis es este alto riesgo de fractura ósea. Una fractura se reconoce por una rotura completa o parcial en un hueso.
Se estima que el 50% de las mujeres y el 20% de los hombres mayores de 50 años tendrán una fractura relacionada con la osteoporosis en su vida [1].
En la osteoporosis, los huesos más comúnmente afectados son la cadera, la muñeca y la columna vertebral. Estas fracturas pueden llevar a problemas de dolor crónico y movilidad.
Entendiendo las definiciones
- Hueso cortical: el hueso cortical es la capa externa dura de todos los huesos y constituye la mayor parte de su cráneo y costillas.
- Hueso esponjoso: el hueso esponjoso se encuentra principalmente dentro de las vértebras y dentro de los extremos de los huesos largos, como el hueso del muslo.
- Osteoblastos: células especializadas involucradas en la producción de hueso nuevo.
- Osteoclastos: células especializadas involucradas en la descomposición del hueso.
- Densidad ósea: la cantidad de contenido mineral en los huesos.
Menopausia y osteoporosis
En la osteoporosis, hay un adelgazamiento del hueso cortical y una disminución de la densidad ósea y estructura en el hueso esponjoso. La menopausia es una de las principales causas de la enfermedad.
El tejido óseo se descompone y se repone continuamente. Es un ciclo regular, que fluctúa en ciclos diarios y mensuales, afectado por cosas como la hora del día, la dieta y la temporada.
Las células especializadas dentro de los huesos, llamadas osteoblastos y osteoclastos, son esenciales para estas fluctuaciones en los huesos sanos. Desde el nacimiento hasta la adolescencia, se forma más hueso del que se descompone.
Para el final de la adolescencia, el crecimiento óseo se ha completado. A mediados y finales de los años 20, se alcanza la masa ósea máxima.
Las hormonas sexuales estrógeno y testosterona tienen un papel importante en el mantenimiento de huesos sanos tanto en hombres como en mujeres.
En la menopausia, a medida que los niveles de estrógeno disminuyen, el equilibrio de las hormonas que trabajaban para controlar la densidad ósea comienza a desmoronarse. El resultado es una aceleración en la pérdida ósea. Las mujeres pueden perder hasta el 10% de su masa ósea total durante los primeros cinco años de la menopausia.
Factores de riesgo para la osteoporosis:
- Antecedentes familiares de osteoporosis
- Fracturas óseas anteriores
- Edad: las personas mayores de 50 años corren el mayor riesgo
- Menopausia precoz (antes de los 45 años)
- Peso: el sobrepeso es un factor de riesgo importante
- La vitamina D: es importante para el mantenimiento de los huesos
- Ingesta de calcio: el calcio es un mineral clave en la arquitectura ósea
- Falta de ejercicio: el ejercicio con pesas reduce directamente el riesgo de osteoporosis
- Fumar: fumar está relacionado con la osteoporosis
- Consumo de alcohol: más de 3 bebidas estándar por día aumenta el riesgo de osteoporosis [1]
- Medicamentos: tales como el uso de corticosteroides
- Condiciones médicas: tales como problemas tiroideos,enfermedad celiaca, enfermedad hepática crónica, enfermedad renal, o la artritis reumatoide
- Condiciones que afectan la absorción de nutrientes: como la enfermedad de Crohn, la enfermedad celíaca y otras afecciones inflamatorias del intestino.
Síntomas de la osteoporosis
No hay síntomas específicos de la osteoporosis; el primer signo suele ser una fractura ósea. Hay otros síntomas, pero estos pueden ser difíciles de encontrar.
Otros signos y síntomas pueden incluir:
- Dolores de espalda
- Vértebra fracturada o colapsada
- Pérdida de altura
- Postura inclinada
- Disminución de la fuerza de agarre
Diagnóstico de osteoporosis
Si se sospecha de osteoporosis, es muy probable que su médico ordene un análisis de la densidad ósea.
Esta exploración se utiliza para medir la densidad mineral ósea (DMO). Por lo general, se realiza mediante una absorciometría de rayos X de energía dual (DEXA). Este es un proceso no invasivo en el que, en 10 a 15 minutos, una máquina pasa sobre su cuerpo mientras está acostado sobre una mesa.

La exploración de densidad ósea le dará una puntuación T y una puntuación Z, que se utilizan para determinar su riesgo de desarrollar una fractura y si se necesitan pruebas adicionales.
Según la Organización Mundial de la Salud (OMS), su puntuación T significa:
- Una puntuación T de -1.0 o superior es la densidad ósea normal.
- Una puntuación T entre -1.0 y -2.5 significa que tiene una baja densidad ósea u osteopenia.
- Una puntuación T de -2.5 o inferior es un diagnóstico de osteoporosis.
También se pueden realizar los siguientes procedimientos para determinar lesiones o fracturas óseas como resultado de la osteoporosis:
1. Rayos X
Los rayos X producen imágenes de huesos que ayudan en el diagnóstico de fracturas, que a veces son el resultado de la osteoporosis.
2. Tomografía axial computarizada (TAC)
Las tomografías computarizadas de la columna vertebral se utilizan para evaluar la alineación y las fracturas. Se puede usar para medir la densidad ósea y determinar si es probable que ocurran fracturas vertebrales.
3. Imágenes de resonancia magnética (IRM)
Las IRM de la columna vertebral se utilizan para evaluar las fracturas vertebrales en busca de evidencia de enfermedades subyacentes (como el cáncer) y para evaluar la antigüedad de la fractura.
Opciones de tratamiento para la osteoporosis
Dependiendo de la gravedad de su osteoporosis y del riesgo de fractura ósea, su médico puede recomendar estrategias de estilo de vida para fortalecer sus huesos.
Las estrategias de estilo de vida pueden ayudar a garantizar que tanto hombres como mujeres tomen medidas para prevenir el riesgo de desarrollar osteoporosis.
Los cambios en el estilo de vida incluyen:
- Incorporar una dieta variada con abundantes frutas frescas, verduras y granos integrales
- Evitar fumar
- Reducir el consumo de alcohol
- Limitar la cafeína
- Hacer actividades regulares de levantamiento de peso y entrenamiento de fuerza
- Asegurar una ingesta adecuada de vitamina D y calcio
Sin embargo, si su osteoporosis es más avanzada, puede que los cambios en el estilo de vida por sí solos no sean suficiente para ayudarlo a fortalecer sus huesos.
Los medicamentos recetados son atención estándar en el tratamiento de la osteoporosis establecida. Su propósito es aumentar la formación de hueso nuevo o ralentizar el proceso de descomposición.
Sin embargo, cada uno viene con su propio conjunto de efectos secundarios y riesgos.
Medicamentos comunes para la osteoporosis
1. Bifosfonatos
Los bifosfonatos estimulan la densidad ósea al disminuir la degradación de las células. Se pueden administrar en combinación con vitamina D y suplementos de calcio.
Efectos secundarios de los bifosfonatos:
- Reacciones similares a la gripe
- Trastornos estomacales
- Diarrea y estreñimiento
- Dolor articular y muscular
- Fatiga
- Dolor mandibular
- Infección mandibular (poco frecuente)
2. Moduladores selectivos del receptor de estrógeno (SERM)
Los SERM (por sus siglas en inglés) imitan al estrógeno en el cuerpo, reduciendo la pérdida ósea y aumentando la formación ósea.
Efectos secundarios de los SERM
- Sofocos
- Calambres en las piernas
- Aumento del riesgo de coágulos sanguíneos y accidentes cerebrovasculares fatales
3. Denosumab
Es una inyección que se administra dos veces al año debajo de la piel. Disminuye la descomposición del hueso, lo que produce una mayor densidad mineral ósea y reduce las fracturas. A menudo se utiliza como una alternativa a los bifosfonatos.
Efectos secundarios del Denosumab:
- Dolor articular y muscular
- Eczema
- Colesterol alto
4. Terapia de reemplazo hormonal (TRH)
Se usa en la menopausia cuando hay una disminución en los niveles de estrógeno, lo que aumenta el riesgo de osteoporosis. La TRH ya no se recomienda de manera rutinaria debido al aumento de los riesgos con el uso a largo plazo.
Efectos secundarios de la TRH:
- Cáncer de mama
- Ataque cardíaco
- Accidente cerebrovascular
- Coágulos sanguíneos
5. Terapia de testosterona
Cuando los niveles de testosterona son bajos en los hombres, se administran dosis de testosterona para mejorar la densidad ósea.
Efectos secundarios de la terapia con testosterona:
- Crecimiento excesivo de vello
- Senos agrandados en hombres
- Disfunción eréctil
- Pérdida de vello facial y corporal
Afortunadamente, existe un tratamiento seguro y natural disponible en forma de CBD.
Aquí presentamos cómo funciona.
¿Cómo ayuda el CBD con la osteoporosis?
Los dos cannabinoides principales que se encuentran en el cannabis, el tetrahidrocannabinol (THC) y el cannabidiol (CBD), influyen en el sistema endocannabinoide (SEC) del cuerpo, pero con efectos muy diferentes.
El THC activa nuestros receptores endocannabinoides, uno de los principales efectos secundarios de esto es que nos da una fuerte sensación de euforia. Es por eso que el THC nos hace sentir «drogados».
El CBD es el principal compuesto no psicoactivo en el cannabis. No activa directamente los receptores endocannabinoides, sino que le da a nuestros endocannabinoides naturales (anandamida y 2-AG) un poco de impulso. Les ayuda a hacer su trabajo más efectivamente.
El SEC es una compleja red de receptores y enzimas metabolizadoras actuando como un importante sistema de regulación que recibe y traduce las señales de estos cannabinoides.
El papel del SEC es promover la homeostasis, influyendo en muchos procesos fisiológicos como el apetito, el sueño, la percepción del dolor, la inflamación y la función cognitiva.
En la última década, se ha encontrado que el esqueleto tiene su propio SEC, responsable de la regulación de la remodelación y la masa ósea [3].
Lo que dice la investigación
La nueva investigación está descubriendo que las células óseas expresan receptores de cannabinoides y enzimas metabolizadoras de endocannabinoides [4], lo que significa que son parte del extenso sistema de células que están reguladas por el sistema endocannabinoide.
A través de este sistema, el CBD juega un papel importante en la regulación de la remodelación y la masa ósea.
1. El CBD mejora la masa ósea
La investigación ha descubierto que el CBD parece mejorar el crecimiento y el fortalecimiento de los huesos a través de la formación acelerada de osteoblastos.
Los investigadores creen que los osteoclastos (las células que destruyen el hueso) tienen un receptor celular que, cuando se activa, acelera la pérdida y la degeneración ósea. Este receptor se conoce como GPR55. Se ha demostrado que el CBD bloquea específicamente la activación de este receptor, reduciendo la actividad de los osteoclastos [5].
Además, en un estudio reciente en Israel, a los ratones se les administró CBD o una combinación de THC y CBD. El estudio encontró que la administración de CBD solo tiene efectos significativos en la curación de fracturas al aumentar la resistencia ósea al estimular la lisil hidroxilasa, una enzima involucrada en la curación ósea [5].
Esta investigación nos ha dado una visión más profunda de cómo el CBD influye en el cuerpo y abre un potencial emocionante para futuras investigaciones.
2. El CBD ayuda con el dolor y la inflamación
El CBD puede tener un papel terapéutico en la inflamación y la curación. Las personas con dolor crónico lo han usado durante mucho tiempo y ofrece una alternativa no adictiva a los medicamentos para el dolor.
Muchos pacientes han informado que reemplazan sus medicamentos recetados para el dolor con CBD, con evidencia de que su uso puede ayudar en el tratamiento de dolores de cabeza, trastornos de salud mental, insomnio, artritis y otros síndromes de dolor crónico [6].
Uso de aceite de CBD para la osteoporosis
La clave es comenzar con poco e ir despacio.
Hasta el momento, no hay pautas de dosificación estandarizadas para el uso del CBD. El aceite de CBD puede venir en muchas potencias diferentes. Como los productos varían mucho, es importante leer la etiqueta del producto específico que está utilizando.
El aceite de CBD puede venir en forma de gotas orales, pastas, cápsulas, en té o pastillas. Las concentraciones varían mucho entre estos productos y cómo se preparan.
Como todos procesamos el CBD de manera diferente, su dosis individual variará. Recomendamos comenzar con una dosis pequeña, como 25 mg por día, y ver cómo reacciona. Gradualmente aumentando en 5 a 10mg por día.
Puede tomar algunos ensayos y errores obtener la dosis correcta para usted.
Mantenga un diario de dosis, tiempos y cualquier síntoma. Esto le ayudará a encontrar su dosis óptima personal.
¿El aceite de CBD es seguro?
El CBD es seguro, incluso en dosis más altas.
Según la Organización Mundial de la Salud (OMS), el aceite de CBD en su estado puro no causa daño ni tiene el potencial de abuso incluso en dosis altas [7].
Sin embargo, la calidad y el método de preparación cuentan. La investigación que hemos discutido aquí se basa en el uso exclusivo de CBD de alta calidad que está libre de contaminantes y aditivos artificiales.
Veredicto final: uso de CBD para la osteoporosis
La osteoporosis puede ser una enfermedad debilitante y el miedo a la fractura ósea puede tener un efecto significativo en el estilo de vida y la movilidad.
Si bien no hay cura, existe una buena evidencia de que el CBD puede ser un tratamiento eficaz para reducir la progresión de la enfermedad y aliviar el dolor.
Es un momento muy emocionante, especialmente cuando observamos el CBD y la investigación clínica que todavía está en su infancia en cuestión de la verificación de su uso para reducir la pérdida ósea y la fractura.
Basándonos en esta información, el CBD se considera una adición segura y eficaz como tratamiento terapéutico completamente natural para la osteoporosis.
Referencias
- Sözen, T., Özışık, L., & Başaran, N. Ç. (2017). An overview and management of osteoporosis. European Journal of Rheumatology, 4(1), 46–56. https://doi.org/10.5152/eurjrheum.2016.048
- Enquiries, M. (2008). Facts and Statistics | International Osteoporosis Foundation IOF Facts and Statistics | International Osteoporosis Foundation IOF. International Osteoporosis Foundation, 20, 1–6. Retrieved from https://www.iofbonehealth.org/facts-statistics
- Raphael, B., & Gabet, Y. (2016). The skeletal endocannabinoid system: clinical and experimental insights. Journal of Basic and Clinical Physiology and Pharmacology, 27(3). https://doi.org/10.1515/jbcpp-2015-0073
- Kogan, N. M., Melamed, E., Wasserman, E., Raphael, B., Breuer, A., Stok, K. S., … Bab, I. (2015). Cannabidiol, a major non-psychotropic cannabis constituent enhances fracture healing and stimulates lysyl hydroxylase activity in osteoblasts. Journal of Bone and Mineral Research, 30(10), 1905–1913. https://doi.org/10.1002/jbmr.2513
- Idris, A. I. (2010). Cannabinoid receptors as target for treatment of osteoporosis: a tale of two therapies. Current Neuropharmacology, 8(3), 243–53. https://doi.org/10.2174/157015910792246173
- Baron, E. P., Lucas, P., Eades, J., & Hogue, O. (2018). Patterns of medicinal cannabis use, strain analysis, and substitution effect among patients with migraine, headache, arthritis, and chronic pain in a medicinal cannabis cohort. Journal of Headache and Pain, 19(1), 37. https://doi.org/10.1186/s10194-018-0862-2
- WHO. (2017). WHO | Cannabidiol (compound of cannabis). WHO. Retrieved from http://www.who.int/features/qa/cannabidiol/en/
Condiciones que pueden responder al cannabidiol
-
Condiciones relacionadas a Trastornos Genéticos
-
-
Condiciones relacionadas a Inmunológicas
- CBD para las alergias: ¿puede este cannabinoide aliviar los síntomas?
- Neurodegeneración
- Náuseas
- Esclerosis Múltiple
- Migraña
- Inflamación
- Enfermedad Cardíaca
- Depresión
- Enfermedad de Crohn y Colitis Ulcerosa
- Cáncer
- Aterosclerosis
- Asma
- Resistencia a los antibióticos
- Fibromialgia
- Enfermedad de Alzheimer
- Aceite de CBD para el dolor: beneficios, dosis y efectos secundarios
- Acné
- Condiciones de la piel
- Reumatismo
-
Condiciones relacionadas a Cerebrales
- ¿El CBD es un tratamiento viable para la parálisis cerebral?
- Enfermedad de Parkinson
- Dolor Neuropático
- Neurodegeneración
- Náuseas
- Esclerosis Múltiple
- Mal de movimiento
- Trastornos del estado de ánimo
- Migraña
- Inflamación
- Epilepsia
- Depresión
- Autismo
- Ansiedad
- Trastorno Bipolar
- TDA y TDAH
- Enfermedad de Alzheimer
- Aceite de CBD para el dolor: beneficios, dosis y efectos secundarios
- ELA
- Enfermedad de Huntington
- Lesión cerebral traumática (LCT)
- Accidente Cerebrovascular
- Trastornos del sueño
- Esquizofrenia
- TEPT
- Enfermedad priónica/de las vacas locas
-
Condiciones relacionadas a Corporales
- Obesidad
- Dolor Neuropático
- Náuseas
- Esclerosis Múltiple
- Mal de movimiento
- Síndrome metabólico
- Enfermedad Renal
- Inflamación
- Enfermedad Cardíaca
- Epilepsia
- Trastornos Endocrinos
- Diabetes
- Cáncer
- Asma
- Anorexia
- Adicción
- Síndrome de ovario poliquístico (SOP)
- Hipertensión
- Síndrome premenstrual
- Aceite de CBD para el dolor: beneficios, dosis y efectos secundarios
- ELA
- Enfermedad del Hígado Graso
- Glaucoma
- Lesión de médula espinal
- Trastornos del sueño
- Anemia
- Reumatismo
- TEPT
-
Condiciones relacionadas a Óseas
-
Condiciones relacionadas a Dolor
- Los 10 mejores aceites de CBD para el dolor de espalda
- CBD para la ciática: seguridad, interacciones con otros medicamentos y productos recomendados
- Las mejores gomitas de CBD para el dolor (2022)
- Obesidad
- Dolor Neuropático
- Esclerosis Múltiple
- Migraña
- Enfermedad Renal
- Inflamación
- Epilepsia
- Cáncer
- Artritis
- Fibromialgia
- Síndrome de ovario poliquístico (SOP)
- Síndrome premenstrual
- Aceite de CBD para el dolor: beneficios, dosis y efectos secundarios
- Glaucoma
- Lesión cerebral traumática (LCT)
- Lesión de médula espinal
- Condiciones de la piel
- Reumatismo
-
Condiciones relacionadas a Sistema Digestivo
-
Condiciones relacionadas a Sistema Cardiovascular
-
Condiciones relacionadas a Cutáneas
-
-
Condiciones relacionadas a Articulares
-
Condiciones relacionadas a Sistema Nervioso
-
Condiciones relacionadas a Trastornos Psicológicos
-
Condiciones relacionadas a Salud cognitiva
-
Condiciones relacionadas a Pediatria
-
Condiciones relacionadas a Músculos y huesos
-
Condiciones relacionadas a Salud articular
-
Condiciones relacionadas a Beneficios para la salud
- ¿El CBD puede ayudar con los cólicos menstruales?
- CBD para las alergias: ¿puede este cannabinoide aliviar los síntomas?
- Los 10 mejores aceites de CBD para el dolor de espalda
- CBD para la ciática: seguridad, interacciones con otros medicamentos y productos recomendados
- Las mejores gomitas de CBD para el dolor (2022)
- ¿El CBD es un tratamiento viable para la parálisis cerebral?
- Enfermedad de Parkinson
- Obesidad
- Dolor Neuropático
- Neurodegeneración
- Náuseas
- Esclerosis Múltiple
- Mal de movimiento
- Trastornos del estado de ánimo
- Migraña
- Síndrome metabólico
- Enfermedad Renal
- Síndrome del Intestino Irritable
- Inflamación
- Enfermedad Cardíaca
- Epilepsia
- Trastornos Endocrinos
- Diabetes
- Depresión
- Enfermedad de Crohn y Colitis Ulcerosa
- Cáncer
- Autismo
- Aterosclerosis
- Asma
- Artritis
- Resistencia a los antibióticos
- Osteoporosis/Salud Ósea
- Fibromialgia
- Trastorno Bipolar
- TDA y TDAH
- Síndrome de ovario poliquístico (SOP)
- Enfermedad de Alzheimer
- Hipertensión
- Síndrome premenstrual
- Aceite de CBD para el dolor: beneficios, dosis y efectos secundarios
- Acné
- ELA
- Enfermedad de Huntington
- Enfermedad del Hígado Graso
- Glaucoma
- Lesión cerebral traumática (LCT)
- Accidente Cerebrovascular
- Ansiedad y depresión
- Lesión de médula espinal
- Trastornos del sueño
- Condiciones de la piel
- Anemia
- Esquizofrenia
- Reumatismo
-
Condiciones relacionadas a Salud Reproductiva
-
-
Condiciones relacionadas a Productos
-
-
-
-
Condiciones relacionadas a Gominolas
-
-
-
-
-
-
Condiciones relacionadas a Delta 8 THC
-
Condiciones relacionadas a Delta 9 THC
-
Condiciones relacionadas a Delta 10 THC
-
-
-
Condiciones relacionadas a CBD
-
-
Condiciones relacionadas a THC-O
-
-
