| CBD Total: | 240 - 4850 mg |
| Potencia: | 48.5 mg/ml |
| Precio por mg de CBD: | $0.09 - $0.16 USD |
| Tipo de extracto: | Espectro completo |
Basado en evidencia
CBD y la enfermedad inflamatoria intestinal: investigación y entendimiento actual
La enfermedad de Crohn y la colitis ulcerosa son condiciones inflamatorias que afectan el tracto digestivo. El CBD es un gran antiinflamatorio auxiliar para la enfermedad inflamatoria intestinal.
Las enfermedades inflamatorias del intestino pueden ser abrumadoras.
No es solo el dolor o la urgencia intestinal, sino que interfiere con todos los aspectos de su vida, desde faltas regulares en el trabajo hasta la vergüenza en las relaciones personales.
Se ha demostrado que un compuesto encontrado en la planta de cáñamo llamado cannabidiol (o CBD para abreviar) ofrece una serie de mejoras en muchos de los síntomas negativos de la enfermedad inflamatoria intestinal.
El tratamiento de la enfermedad intestinal se puede resumir con “las cinco R”:
1. Remover alimentos que desencadenan una reacción
2. Reducir la inflamación y la respuesta inmunitaria excesiva
3. Reparar el revestimiento intestinal mediante el apoyo a la salud de los microbiomas
4. Restaurar la función del revestimiento intestinal
5. Repleción de vitaminas y minerales que no son absorbidos adecuadamente a través del intestino dañado
La evidencia más reciente sobre el CBD y la enfermedad intestinal inflamatoria se centra en reducir la inflamación, reparar el revestimiento intestinal y restaurar la salud del ambiente intestinal.
Aquí, explicaremos cómo funciona el CBD y por qué las personas con enfermedad inflamatoria intestinal utilizan el aceite de CBD para tratar sus efectos secundarios más debilitantes.

Resumen: uso del CBD para la enfermedad de Crohn y la colitis ulcerosa
El CBD influye en muchos de los mensajeros químicos del cuerpo relacionados con el control de la inflamación. Este útil extracto vegetal lo hace actuando sobre los receptores dentro del sistema endocannabinoide.
¿Qué es el sistema endocannabinoide?
El sistema endocannabinoide (SEC), es un conjunto complejo de receptores que se encuentran en todo el cuerpo y se encarga de regular la inflamación y la peristalsis (movimiento de los intestinos) así como la respuesta al estrés en el cerebro [1].
En el caso de la enfermedad de Crohn y la colitis ulcerosa, se ha demostrado que el CBD proporciona los siguientes beneficios:
- Reducción de la producción de los mensajeros inflamatorios
- Rompe el ciclo de inflamación crónica y sensibilidad en el intestino al bloquear la actividad clave de las células inmunes [2].
- Reduce el dolor al enviar mensajes químicos al cerebro que actúan indirectamente sobre los receptores de opioides, lo que puede reducir nuestra percepción del dolor [3].
Ya que se ha demostrado que el CBD reduce la inflamación e interactúa con los receptores del SEC en el intestino, es un suplemento prometedor para aliviar varios síntomas de la EII.
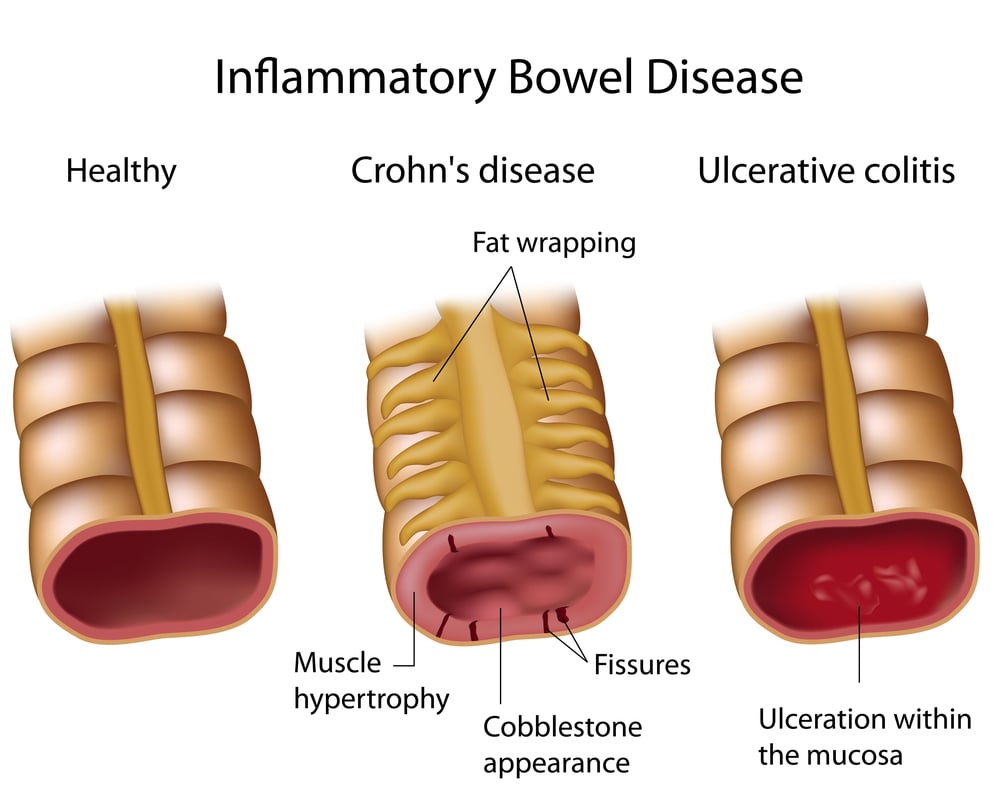
¿Qué es la enfermedad inflamatoria intestinal?
La enfermedad intestinal inflamatoria (EII) es un término general para dos afecciones estrechamente relacionadas que afectan el tracto digestivo: la colitis ulcerosa y la enfermedad de Crohn.
¿Cuál es la diferencia entre estas dos condiciones?
1. Colitis ulcerosa
La colitis ulcerosa (CU) se define como una inflamación a largo plazo del intestino grueso y el colon. La inflamación se vuelve tan grave que con el tiempo se forman úlceras y erosiones en el revestimiento digestivo.
El daño extenso al revestimiento intestinal puede reducir la cantidad de nutrientes que podemos absorber a través del tracto digestivo y puede afectar nuestra capacidad para mantener las sustancias nocivas fuera del torrente sanguíneo (síndrome del intestino permeable).
Las personas con colitis ulcerosa tienden a tener menos bacterias saludables y más especies dañinas en comparación con las personas sanas; a ésto se le conoce como disbiosis.
La disbiosis en el intestino causa interrupciones en el ambiente intestinal debido a los metabolitos producidos por las bacterias dañinas. Estos metabolitos causan inflamación, que luego causa más daño a la superficie de las paredes intestinales.
Esto conduce a un ciclo de inflamación que empeora con el tiempo [4].
Síntomas de la colitis ulcerosa:
- Dolor (a menudo severo)
- Calambres
- Necesidad urgente de usar el inodoro
- Pérdida de sangre en las heces
- Debilidad
- Alergias frecuentes
- Cambios de humor
2. Enfermedad de Crohn
La enfermedad de Crohn también es el resultado de una inflamación a largo plazo. Sin embargo, la inflamación relacionada con esta enfermedad se produce en parches a lo largo del tracto intestinal. Esto es diferente de la colitis ulcerosa que puede afectar todo el tracto digestivo.
Estos parches de inflamación de la enfermedad de Crohn son más comunes en el extremo del intestino delgado, donde se conecta con el intestino grueso (llamado íleon terminal).
La inflamación de la enfermedad de Crohn es profunda. En comparación con la colitis ulcerosa que afecta solo la capa mucosa del intestino, la enfermedad de Crohn se extiende desde la mucosa hasta las capas musculares externas, lo que provoca un dolor intenso y pérdida de la función digestiva.
Al igual que la CU, la enfermedad de Crohn resulta en una pérdida de bacterias saludables en el intestino, lo que deja lugar para las especies dañinas. Estas bacterias dañinas causan estragos en la barrera digestiva al producir metabolitos inflamatorios, lo que hace que los síntomas empeoren progresivamente con el tiempo.
Síntomas de la enfermedad de Crohn:
- Dolor en el tracto digestivo
- Síntomas autoinmunes
- Pérdida o aumento de peso
- Dolores de cabeza
- Fatiga
- Diarrea / estreñimiento
¿Cómo se identifica la EII?
La EII suele tardar entre tres y cinco meses en ser diagnosticada después de que aparecen los primeros síntomas.
Los médicos consideran su historial médico, historial médico familiar, exámenes físicos, pruebas de laboratorio e imágenes médicas para confirmar sus sospechas antes de hacer un diagnóstico.
La EII generalmente se diagnostica por primera vez entre los 20 y los 30 años de edad. Esta enfermedad puede permanecer sin diagnosticar durante años antes de que se descubra. Los síntomas a menudo son muy sutiles y difíciles de notar hasta que la enfermedad progresa.
Las causas de la EII
Las causas de la colitis ulcerosa y la enfermedad de Crohn todavía no se conocen bien.
Sin embargo, se ha demostrado que cuatro factores ambientales afectan a los genes de las personas predispuestas a la enfermedad, lo que significa que ciertos factores ambientales pueden desencadenar la enfermedad.
Las cuatro factores que disparan la EII incluyen:
- Fumar
- Dieta baja en fibra y alta en grasas saturadas
- Infección bacteriana del intestino
- Niveles bajos de vitamina D [4]
La inflamación es un problema tanto en la UC como en la enfermedad de Crohn. Por lo tanto, tiene sentido que todos los factores de riesgo anteriores causen inflamación directamente o causen disbiosis en el intestino. Este desequilibrio de la población bacteriana provoca inflamación, síndrome de intestino permeable e incluso más inflamación.
La genética juega un papel importante ya que nuestros genes determinan nuestro sistema inmune, y nuestro sistema inmune determina nuestra flora intestinal. Es por eso que ciertas personas tienen más riesgo que otras de desarrollar EII.
Si agrega malas elecciones de estilo de vida o estrés a la mezcla, aumenta aún más las posibilidades de desarrollar EII [5].
¿Cómo se trata la EII?
1. Cambios en la dieta
El objetivo principal aquí es restaurar un equilibrio saludable del microbioma intestinal, permitiéndoles a las bacterias beneficiosas a prosperar.
Los cambios en la dieta pueden incluir:
- Aumento del consumo de fibra
- Comer más frutas y verduras
- Reducir el consumo de grasas saturadas
- Comer más alimentos antiinflamatorios
2. Modificaciones en el estilo de vida
El estrés y la falta de ejercicio están estrechamente relacionados con los síntomas de la EII. Realizar movimientos regulares y técnicas de reducción del estrés como la meditación reducen la intensidad de los brotes inflamatorios.
Las modificaciones en el estilo de vida pueden incluir:
- Ejercicio diario
- Yoga y meditación
- Conseguir más exposición al sol (para elevar los niveles de vitamina D)
- Asegurar al menos ocho horas de sueño cada noche
- Identificar y eliminar el desencadenante del estrés
3. Medicamentos
Los principales tipos de medicamentos que figuran para la EII incluyen:
- Antiespasmódicos: como la diciclomina, reducen los espasmos de los músculos intestinales. Estos espasmos son los que causan dolor e incomodidad a las personas que padecen EII.
- Antidepresivos: los antidepresivos tricíclicos o los inhibidores selectivos de la recaptación de serotonina a menudo se usan para tratar la EII. El primero es mejor para la EII con predominio de diarrea y el segundo para la EII con predominio de estreñimiento.
- Antibióticos: hay algunos estudios que demostraron que tomar el antibiótico Rifaximina redujo la gravedad de los síntomas en algunos pacientes [6].
- Trasplante fecal: las heces donadas de un individuo sano se trasplantan al colon de un individuo que padece EII. Este proceso introduce bacterias saludables en los intestinos afectados por la EII [7].
¿Qué es el CBD?
El cannabidiol es el principal compuesto no psicoactivo en la planta de marihuana (cannabis sativa). Funciona al actuar sobre el sistema endocannabinoide, una serie de receptores que forman una vía de comunicación a través de los sistemas nervioso e inmunológico.
La investigación ha identificado dos tipos principales de receptores endocannabinoides: receptores CB1 y CB2 [8]
- Los receptores CB1 están ubicados en los nervios de la pared intestinal que van hasta el cerebro [9].
- Los receptores CB2 se extienden por todo el sistema inmunológico incrustados en las paredes del tracto digestivo [10].
Los receptores endocannabinoides se encuentran en todo el sistema nervioso, ya sea en el cerebro o en las células que regulan la actividad neuronal. Es por eso que hay tanto interés en usar fitocannabinoides para tratar cualquier problema relacionado con la neurología, incluida la EII.
El sistema nervioso es el sistema regulador que permite al cerebro «hablar» con los otros sistemas del cuerpo. Comprender cómo funciona el SEC nos permitirá aprovechar ciertas vías y bloquear síntomas no deseados y / o problemas debilitantes [12].
Veamos más de cerca por qué el CBD debería incluirse en el manejo de la EII.
Cómo puede el CBD ayudar con la EII
1. El CBD reduce la inflamación
Se ha demostrado que el CBD reduce la inflamación asociada con muchos tipos diferentes de enfermedades inflamatorias, incluyendo la EII.
Una de las formas en que lo hace es influyendo en el ciclo normal de nuestras células. Se une a los receptores celulares conocidos como receptores de adenosina A2, que controlan qué moléculas son producidas y secretadas por las células alrededor del cuerpo [16]. El CBD se une a los receptores A2 para evitar que las células liberen compuestos que desencadenan y perpetúan el proceso inflamatorio, lo que detiene la inflamación en la fuente.
Una segunda forma en que el CBD reduce la inflamación en la EII es a través de su efecto sobre los receptores CB1 del propio sistema endocannabinoide. Su efecto sobre estos receptores detiene la capacidad de las células especializadas conocidas como mastocitos para liberar histamina [17], un poderoso compuesto inflamatorio asociado con alergias.
2. El CBD puede apoyar al microbioma
Algunas investigaciones sugieren que el CBD también puede afectar la salud del microbioma. Se cree que un microbioma disfuncional es una de las principales causas de la enfermedad inflamatoria intestinal.
Investigaciones recientes han sugerido que el sistema endocannabinoide está involucrado en el mantenimiento de una diversidad saludable de microorganismos en el revestimiento intestinal [13], aunque se necesita más investigación para comprender este efecto con más detalle.

3. El CBD y el THC pueden reducir el dolor abdominal
El CBD también es un relajante muscular conocido, que se puede usar para detener las dolorosas contracciones musculares que ocurren en el tracto intestinal en la EII. Esto reduce el dolor abdominal y aumenta la motilidad en el tracto digestivo, lo que produce menos hinchazón, estreñimiento y sensación de plenitud [14].
El CBD también modula la sensación de dolor al detener la activación de ciertas neuronas.
Esto ocurre entre los endocannabinoides secretados y sus receptores. Si bien se ha demostrado que los endocannabinoides afectan indirectamente a los receptores de opioides, es importante recordar que los endocannabinoides funcionan dentro de sus propios sistemas y no interfieren con otros sistemas de regulación del dolor. Es por eso que el THC y el CBD no tienen las mismas cualidades adictivas que la morfina [15].
Consejos para usar CBD para la EII
Paso 1: Encuentre un aceite de CBD de alta calidad de espectro completo, cápsula o supositorio
El CBD viene en muchas presentaciones diferentes, por lo que hay un producto para todos.
Si no le importa tragar cápsulas, estas son una excelente opción para las personas con colitis ulcerosa o enfermedad de Crohn.
El aceite de CBD es otra buena opción, ya que es fácil medir las dosis individuales, demora mucho tiempo en descomponerse en el tracto intestinal (asegurándose de que llegue al área objetivo) y tiene una vida útil muy larga.
Los supositorios también son una buena opción, pero pueden ser incómodos de usar. Estos son mejores para la EII que afecta específicamente al colon (la última sección del tracto digestivo antes de abandonar el cuerpo).
Siempre siga las instrucciones en el empaque cuando use supositorios de CBD.
Para obtener más información sobre cómo encontrar los mejores productos de CBD, consulte algunas de nuestras guías:
- Aceite de CBD
- Cápsulas de CBD
- Supositorios de CBD
Paso 2: Evaluar la dosis inicial óptima
La dosificación de CBD puede ser un desafío para los usuarios primerizos. Puede utilizar nuestra guía de dosificación de aceite de CBD para evaluar la dosis diaria de CBD según la fuerza y el peso deseados (consulte la tabla a continuación).
Cuando utilice CBD por primera vez, le recomendamos que tome la dosis más baja recomendada y aumente lentamente a partir de ahí en el transcurso de una semana. Esto es una buena idea al comenzar cualquier nuevo suplemento para ver cómo afecta a su cuerpo individualmente.
Dosis diarias de CBD por peso y fuerza (en mg)
| Peso (kg) | Fuerza baja | Fuerza media | Fuerza alta |
|---|---|---|---|
|
50 kg |
10 mg |
30 mg |
60 mg |
|
60 kg |
13 mg |
38 mg |
75 mg |
|
70 kg |
15 mg |
45 mg |
90 mg |
|
80 kg |
17 mg |
52 mg |
105 mg |
|
90 kg |
20 mg |
60 mg |
120 mg |
|
100 kg |
22 mg |
67 mg |
135 mg |
|
110 kg |
25 mg |
75 mg |
150 mg |
Paso 3: Tomar CBD por 1 mes, después reevaluar
Sus síntomas de SII no aparecieron de un día para otro, tomó varios meses o años para manifestarse, y la verdad del asunto es que va a tomar un tiempo para revertirse también. Con paciencia y perseverancia, la EII puede controlarse.
Es importante ser consistente con el CBD (o cualquier medicamento) al tratar la EII.
Es una buena idea consultar primero a su médico antes de tomar cualquier suplemento.
Responda las siguientes preguntas en sus notas:
- ¿Cuál es su dolor en una escala de 1-10? (10 es el peor dolor de su vida)
- Tenga en cuenta tus síntomas y la frecuencia con que los experimenta. (por ejemplo hinchazón, diarrea, calambres).
- Lleve un registro de la frecuencia de sus movimientos intestinales para determinar si ha ocurrido algún cambio. ¿Cuántas veces necesitó ir al baño hoy?
- ¿Hay algún síntoma nuevo?
- ¿Ha desaparecido alguno de los síntomas?
Después de un mes de uso constante, regrese y responda estas preguntas nuevamente. ¿Hay alguna mejora? ¿Hay algo peor?
El CBD probablemente tomará entre 1 y 6 meses de uso regular antes de que se note cualquier cambio notable. Sea paciente y persistente.
Resumiendo: ¿Puede el CBD apoyar la EII?
El CBD es un excelente suplemento complementario para controlar los síntomas de EII a través de sus beneficios antiinflamatorios y analgésicos. A medida que disminuye la inflamación, promueve la población de bacterias sanas en el intestino y desacelera el peristaltismo, el CBD puede aliviar muchos de los síntomas de la EII.
Conforme el intestino se recupera, la salud del microbioma también se recupera, reduciendo aún más los síntomas y restaurando la función de los efectos protectores del revestimiento intestinal.
Para obtener los mejores resultados, se recomienda utilizar aceites o cápsulas de CBD en el rango de dosis más alto. Los supositorios son una buena opción para las personas con EII que involucra específicamente el colon. Siempre comience con una dosis baja primero, y aumente con el tiempo.
Recuerde, la EII no comenzó de la noche a la mañana, tardó muchos años en desarrollarse. Para poder tratarla adecuadamente, necesitará ser paciente, hablar con su médico e intentar con diferentes tratamientos para encontrar la combinación que funciona para usted.
Referencias
- Sharkey, K. A., & Wiley, J. W. (2016). The Role of the Endocannabinoid System in the Brain-Gut Axis. Gastroenterology, 151(2), 252–266. DOI:10.1053/j.gastro.2016.04.015
- De Filippis, D., Esposito, G., Cirillo, C., Cipriano, M., De Winter, B. Y., Scuderi, C., … Iuvone, T. (2011). Cannabidiol reduces intestinal inflammation through the control of neuroimmune axis. PloS one, 6(12), e28159. DOI:10.1371/journal.pone.0028159
- Manzanares, J., Julian, M., & Carrascosa, A. (2006). Role of the cannabinoid system in pain control and therapeutic implications for the management of acute and chronic pain episodes. Current Neuropharmacology, 4(3), 239–257.
- Zhao, H., Zhang, H., Wu, H., Li, H., Liu, L., Guo, J., … Zhang, X. (2012). Protective role of 1,25(OH)2vitamin D3 in the mucosal injury and epithelial barrier disruption in DSS-induced acute colitis in mice. BMC Gastroenterology. https://doi.org/10.1186/1471-230X-12-57
- Mawdsley, J. E., & Rampton, D. S. (2005). Psychological stress in IBD: new insights into pathogenic and therapeutic implications. Gut, 54(10), 1481-1491.
- Saadi, M., & McCallum, R. W. (2013). Rifaximin in irritable bowel syndrome: rationale, evidence, and clinical use. Therapeutic advances in chronic disease, 4(2), 71–75. DOI:10.1177/2040622312472008
- Wen, W., Zhang, H., Shen, J., Wei, L., & Shen, S. (2018). Fecal microbiota transplantation for patients with irritable bowel syndrome: A meta-analysis protocol. Medicine, 97(40), e12661. DOI:10.1097/MD.0000000000012661
- Massa, F., Storr, M., & Lutz, B. (2005). The endocannabinoid system in the physiology and pathophysiology of the gastrointestinal tract. Journal of molecular medicine, 83(12), 944-954.
- Wright K, Rooney N, Feeney M, Tate J, Robertson D, Welham M, Ward S. Differential expression of cannabinoid receptors in the human colon: cannabinoids promote epithelial wound healing. Gastroenterology. 2005;129(2):437–453.
- Atwood, B. K., & Mackie, K. (2010). CB2: a cannabinoid receptor with an identity crisis. British journal of pharmacology, 160(3), 467–479. DOI:10.1111/j.1476-5381.2010.00729.x
- Kozela, E., Juknat, A., & Vogel, Z. (2017). Modulation of Astrocyte Activity by Cannabidiol, a Nonpsychoactive Cannabinoid. International journal of molecular sciences, 18(8), 1669. DOI:10.3390/ijms18081669
- Lu, H. C., & Mackie, K. (2016). An Introduction to the Endogenous Cannabinoid System. Biological psychiatry, 79(7), 516–525. DOI:10.1016/j.biopsych.2015.07.028
- DiPatrizio N. V. (2016). Endocannabinoids in the Gut. Cannabis and cannabinoid research, 1(1), 67–77. DOI:10.1089/can.2016.0001
- Aviello, G., Romano, B., & Izzo, A. A. (2008). Cannabinoids and gastrointestinal motility: animal and human studies. Eur Rev Med Pharmacol Sci, 12(Suppl 1), 81-93.
- Manzanares, J., Julian, M. D., & Carrascosa, A. (2006). Role of the cannabinoid system in pain control and therapeutic implications for the management of acute and chronic pain episodes. Current neuropharmacology, 4(3), 239-257.
- Liou, G. I., Auchampach, J. A., Hillard, C. J., Zhu, G., Yousufzai, B., Mian, S., … & Khalifa, Y. (2008). Mediation of cannabidiol anti-inflammation in the retina by equilibrative nucleoside transporter and A2A adenosine receptor. Investigative ophthalmology & visual science, 49(12), 5526-5531.
- Samson, M. T., Small-Howard, A., Shimoda, L. M., Koblan-Huberson, M., Stokes, A. J., & Turner, H. (2003). Differential roles of CB1 and CB2 cannabinoid receptors in mast cells. The Journal of Immunology, 170(10), 4953-4962.
Condiciones que pueden responder al cannabidiol
-
Condiciones relacionadas a Trastornos Genéticos
-
-
Condiciones relacionadas a Inmunológicas
- CBD para las alergias: ¿puede este cannabinoide aliviar los síntomas?
- Neurodegeneración
- Náuseas
- Esclerosis Múltiple
- Migraña
- Inflamación
- Enfermedad Cardíaca
- Depresión
- Enfermedad de Crohn y Colitis Ulcerosa
- Cáncer
- Aterosclerosis
- Asma
- Resistencia a los antibióticos
- Fibromialgia
- Enfermedad de Alzheimer
- Aceite de CBD para el dolor: beneficios, dosis y efectos secundarios
- Acné
- Condiciones de la piel
- Reumatismo
-
Condiciones relacionadas a Cerebrales
- ¿El CBD es un tratamiento viable para la parálisis cerebral?
- Enfermedad de Parkinson
- Dolor Neuropático
- Neurodegeneración
- Náuseas
- Esclerosis Múltiple
- Mal de movimiento
- Trastornos del estado de ánimo
- Migraña
- Inflamación
- Epilepsia
- Depresión
- Autismo
- Ansiedad
- Trastorno Bipolar
- TDA y TDAH
- Enfermedad de Alzheimer
- Aceite de CBD para el dolor: beneficios, dosis y efectos secundarios
- ELA
- Enfermedad de Huntington
- Lesión cerebral traumática (LCT)
- Accidente Cerebrovascular
- Trastornos del sueño
- Esquizofrenia
- TEPT
- Enfermedad priónica/de las vacas locas
-
Condiciones relacionadas a Corporales
- Obesidad
- Dolor Neuropático
- Náuseas
- Esclerosis Múltiple
- Mal de movimiento
- Síndrome metabólico
- Enfermedad Renal
- Inflamación
- Enfermedad Cardíaca
- Epilepsia
- Trastornos Endocrinos
- Diabetes
- Cáncer
- Asma
- Anorexia
- Adicción
- Síndrome de ovario poliquístico (SOP)
- Hipertensión
- Síndrome premenstrual
- Aceite de CBD para el dolor: beneficios, dosis y efectos secundarios
- ELA
- Enfermedad del Hígado Graso
- Glaucoma
- Lesión de médula espinal
- Trastornos del sueño
- Anemia
- Reumatismo
- TEPT
-
Condiciones relacionadas a Óseas
-
Condiciones relacionadas a Dolor
- Los 10 mejores aceites de CBD para el dolor de espalda
- CBD para la ciática: seguridad, interacciones con otros medicamentos y productos recomendados
- Las mejores gomitas de CBD para el dolor (2022)
- Obesidad
- Dolor Neuropático
- Esclerosis Múltiple
- Migraña
- Enfermedad Renal
- Inflamación
- Epilepsia
- Cáncer
- Artritis
- Fibromialgia
- Síndrome de ovario poliquístico (SOP)
- Síndrome premenstrual
- Aceite de CBD para el dolor: beneficios, dosis y efectos secundarios
- Glaucoma
- Lesión cerebral traumática (LCT)
- Lesión de médula espinal
- Condiciones de la piel
- Reumatismo
-
Condiciones relacionadas a Sistema Digestivo
-
Condiciones relacionadas a Sistema Cardiovascular
-
Condiciones relacionadas a Cutáneas
-
-
Condiciones relacionadas a Articulares
-
Condiciones relacionadas a Sistema Nervioso
-
Condiciones relacionadas a Trastornos Psicológicos
-
Condiciones relacionadas a Salud cognitiva
-
Condiciones relacionadas a Pediatria
-
Condiciones relacionadas a Músculos y huesos
-
Condiciones relacionadas a Salud articular
-
Condiciones relacionadas a Beneficios para la salud
- ¿El CBD puede ayudar con los cólicos menstruales?
- CBD para las alergias: ¿puede este cannabinoide aliviar los síntomas?
- Los 10 mejores aceites de CBD para el dolor de espalda
- CBD para la ciática: seguridad, interacciones con otros medicamentos y productos recomendados
- Las mejores gomitas de CBD para el dolor (2022)
- ¿El CBD es un tratamiento viable para la parálisis cerebral?
- Enfermedad de Parkinson
- Obesidad
- Dolor Neuropático
- Neurodegeneración
- Náuseas
- Esclerosis Múltiple
- Mal de movimiento
- Trastornos del estado de ánimo
- Migraña
- Síndrome metabólico
- Enfermedad Renal
- Síndrome del Intestino Irritable
- Inflamación
- Enfermedad Cardíaca
- Epilepsia
- Trastornos Endocrinos
- Diabetes
- Depresión
- Enfermedad de Crohn y Colitis Ulcerosa
- Cáncer
- Autismo
- Aterosclerosis
- Asma
- Artritis
- Resistencia a los antibióticos
- Osteoporosis/Salud Ósea
- Fibromialgia
- Trastorno Bipolar
- TDA y TDAH
- Síndrome de ovario poliquístico (SOP)
- Enfermedad de Alzheimer
- Hipertensión
- Síndrome premenstrual
- Aceite de CBD para el dolor: beneficios, dosis y efectos secundarios
- Acné
- ELA
- Enfermedad de Huntington
- Enfermedad del Hígado Graso
- Glaucoma
- Lesión cerebral traumática (LCT)
- Accidente Cerebrovascular
- Ansiedad y depresión
- Lesión de médula espinal
- Trastornos del sueño
- Condiciones de la piel
- Anemia
- Esquizofrenia
- Reumatismo
-
Condiciones relacionadas a Salud Reproductiva
-
-
Condiciones relacionadas a Productos
-
-
-
-
Condiciones relacionadas a Gominolas
-
-
-
-
-
-
Condiciones relacionadas a Delta 8 THC
-
Condiciones relacionadas a Delta 9 THC
-
Condiciones relacionadas a Delta 10 THC
-
-
-
Condiciones relacionadas a CBD
-
-
Condiciones relacionadas a THC-O
-
-
