| CBD Totale: | 1500 mg |
| Potenza: | 25 mg per capsula |
| Costo per mg di CBD: | 0,04$ |
| Tipo di estratto : | Ampio Spettro |
Basato su prove
CBD e sindrome premestruale: ricerca e conoscenze attuali
La ricerca ha dimostrato che questo estratto della cannabis ha proprietà che possono alleviare i disagi della sindrome premestruale, come i crampi, la nausea e i disturbi dell’umore.
Se come il 95% delle donne anche tu soffri di sindrome premestruale, potrebbe essere una piacevole sorpresa scoprire che il cannabidiolo (CBD) può alleviare mal di testa, crampi, irritabilità, ansia, insonnia e altri sintomi fastidiosi [1].
Ovviamente non è una cura miracolosa, ma la ricerca mostra che il CBD può essere un efficace integratore antidolorifico, antinfiammatorio e ansiolitico.
Uno dei problemi della SPM è che è estremamente complessa. Ogni do⁵nna (e ogni persona) ha livelli ormonali leggermente “diversi” e una composizione genetica unica.
In questo articolo affronteremo tutto ciò che devi sapere sull’uso del CBD per la SPM. Vedremo come funziona questa sindrome e cosa suggerisce la ricerca attuale per il supporto di questa condizione.

Un breve riassunto: l’uso del CBD per la SPM
La sindrome premestruale comporta una vasta gamma di sintomi e coinvolge il flusso di due ormoni riproduttivi: estrogeno e progesterone. In realtà, nonostante l’intima connessione tra il sistema riproduttivo e il sistema endocannabinoide (che tratteremo più avanti) il CBD non sembra avere molti effetti diretti su questi ormoni.
Detto questo, il CBD può riuscire ad aiutare a gestire i sintomi in alcune aree principali:
- Il CBD può alleviare i sintomi dell’ansia
- Il CBD può offrire supporto per i disturbi dell’umore come la depressione
- Il CBD si è rivelato alleviare il dolore
- Il CBD può rilassare la tensione muscolare che porta ai crampi
- Il CBD favorisce il sonno
Essendo questi sintomi associati alla sindrome premestruale, il CBD può essere utile nel trattamento di alcuni degli effetti più negativi.
Il cannabidiolo e la sindrome premestruale: cosa dice la ricerca
Il cannabidiolo è un cannabinoide estratto dalla pianta di cannabis (canapa). A differenza dell’altro cannabinoide principale, il tetraidrocannabinolo (THC), non è psicoattivo.
Il CBD esercita i suoi effetti in maniera indiretta. Colpisce un sottosistema corporeo a sé stante, che poi produce la maggior parte degli effetti antidolorifici, rilassanti muscolari, e tantissimi altri ancora.
L’intermediario che il CBD utilizza per raggiungere questi altri sistemi corporei è chiamato sistema endocannabinoide (ECS): un sistema di neurotrasmettitori che regola la funzione di ogni cosa, dal ciclo riproduttivo all’attività cerebrale.
Vediamo alcuni dei principali modi in cui il CBD può essere utile con i sintomi della sindrome premestruale.
1. Stress & Ansia
Il CBD è considerato un modulatore non allosterico, termine ricercato che suggerisce che la sostanza funziona inibendo indirettamente alcune attività specifiche del cervello. Il sistema endocannabinoide funge da intermediario per impedire alle cellule cerebrali di far fuoco, quindi impedendo loro di inviare segnali.
Anche se la ricerca sul sistema endocannabinoide è ancora in fase di approfondimento, questo comportamento inibitorio potrebbe spiegare il motivo per cui il cannabidiolo è noto per essere una terapia ansiolitica, antinfiammatoria, anti-convulsiva e antiepilettica [2].

2. Livelli di serotonina
Nonostante la SPM sia un troppo complessa perché un’unica terapia possa fungere da toccasana, il cannabidiolo può essere una buona alternativa per trattare alcuni dei sintomi dipendenti dalla serotonina.
Visto che si ritiene che i livelli di serotonina siano influenzati dalle variazioni dei livelli ormonali durante la fase luteale [3], l’interazione del cannabidiolo con i recettori serotoninergici può aiutare ad alleviare alcuni sintomi dovuti a bassi livelli di serotonina [4]. In particolare, la depressione e l’ansia sono due effetti collaterali emotivi negativi che possono trarre beneficio dall’assunzione di cannabidiolo.
3. Trasmissione del dolore
È stato anche dimostrato che il cannabidiolo allevia il dolore bloccando il percorso di segnalazione del dolore [5].
Anche se la ricerca attuale si concentra principalmente sulla gestione del dolore dovuto al cancro o sui problemi di ossa e articolazioni (osteoartrite), non è esagerato pensare che il cannabidiolo possa aiutare ad alleviare i dolori muscolari derivanti anche alla sindrome premestruale [6].
Il sistema endocannabinoide regola sia il sistema nervoso centrale che quello periferico. Dal momento che il dolore si trasmette attraverso questi nervi, è stato dimostrato che l’assunzione di cannabidiolo nei ratti aiuta a ridurre il dolore e l’infiammazione [7].
Purtroppo, una revisione degli esperimenti clinici sugli esseri umani mostra risultati contrastanti [8].
4. Infiammazione
Anche l’infiammazione associata alla sindrome premestruale potrebbe rispondere al cannabidiolo.
Ad ogni modo, l’infiammazione è un processo immunologico complesso che coinvolge numerose reazioni chimiche, cicli di feedback, e varie cellule sia del sistema immunitario innato che adattivo.
Sarebbero necessarie ulteriori ricerche, in particolare studi in doppio cieco su gruppi campione più grandi, per vedere se la causa dell’infiammazione durante la sindrome premestruale risponde alle azioni antinfiammatorie del cannabidiolo [9, 10].
5. Crampi muscolari
La maggior parte della ricerca sul CBD e sui muscoli riguarda il trattamento della spasticità nelle persone affette da sclerosi multipla. Tornando al fatto che il CBD interagisce con il sistema endocannabinoide e che i muscoli sono controllati dai nervi, è logico pensare che il CBD possa avere un effetto sulla riduzione degli spasmi muscolari [11].
Visto che l’utero ha crampi e spasmi prima e durante il ciclo mestruale, il CBD, in teoria, potrebbe trattare e ridurre i crampi.
Cosa provoca la SPM?
La sindrome premestruale si verifica prima della fase mestruale (il che spiega il suo nome). Se non conosci le fasi del ciclo mestruale, non preoccuparti, le vedremo nel dettaglio tra poco.
I sintomi della SPM di solito iniziano a manifestarsi dopo l’ovulazione, più o meno una settimana prima del ciclo.
Gli scienziati non sono in grado di dire esattamente perché la variazione di ormoni causi sintomi sia psicologici che fisici, ma la teoria è che abbia qualcosa a che fare con il legame tra la produzione di estrogeni e serotonina nel cervello [12].
L’intero ciclo mestruale è una montagna russa di ormoni, che a turno aumentano e poi crollano di nuovo. In pratica è una danza basata su una coreografia ben pensata per preparare il corpo alla gravidanza.
Come i cambiamenti ormonali possono provocare la sindrome premestruale
- Il progesterone e gli estrogeni aumentano, e poi diminuiscono rapidamente dopo l’ovulazione
- Quando questo aumento avviene si iniziano a sentire sintomi fisici come la tensione del seno. Si può pensare a questo come una preparazione del corpo alla gravidanza
- Poiché gli estrogeni sono legati alla serotonina, il calo di estrogeni provoca anche un calo di serotonina
- I cali di serotonina (il neurotrasmettitore che ti fa sentire felice) possono dunque causare i sintomi psicologici
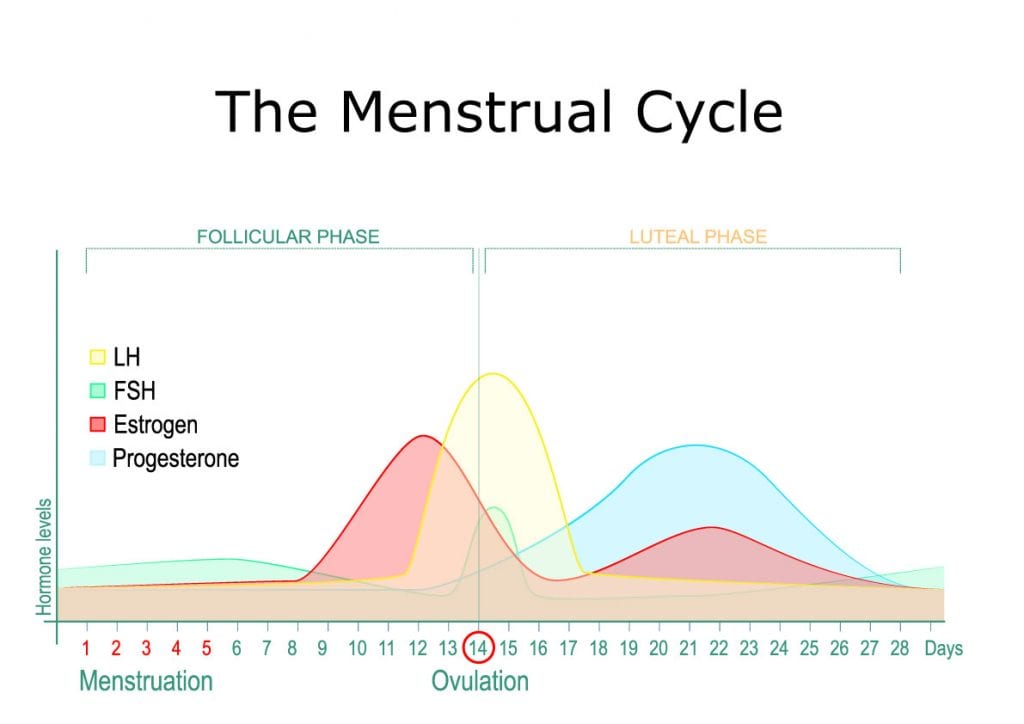
Le 3 fasi del ciclo mestruale
Il ciclo mestruale può essere suddiviso in 3 fasi: follicolare, luteale e mestruale.
1. Fase follicolare
Le uova si sviluppano in piccoli nidi nelle ovaie chiamate follicoli. Durante la fase follicolare, il follicolo che alla fine rilascerà un uovo maturo produce l’ormone estrogeno. Questo follicolo è stimolato da un ormone ipofisario chiamato ormone follicolo-stimolante (FSH) [13].
L’FSH stimola anche la produzione di un altro ormone della ghiandola pituitaria chiamato ormone luteinizzante (LH), che fa andare l’uovo in meiosi (divisione cellulare).
Man mano che i livelli di estrogeni aumentano con la crescita del follicolo, il rivestimento dell’utero si ispessisce con tessuti e vasi sanguigni per prepararsi all’impianto di un uovo fecondato e alla gravidanza. Una volta che l’uovo è maturo, c’è un picco di LH che lo fa rilasciare dal follicolo; è il momento dell’ovulazione. Ora il corpo è pronto per concepire un bambino.
I livelli di estrogeni, l’LH e l’FSH iniziano a scendere, mentre il progesterone inizia ad aumentare perché rilasciato dallo stesso follicolo che aveva rilasciato l’uovo in precedenza.
2. Fase luteale
Dopo aver raggiunto l’ovulazione durante la fase follicolare, entriamo nella fase luteale [14].
Qui, gli estrogeni aumentano di nuovo con il progesterone, e il rivestimento dell’utero continua a crescere. Dall’ovaia, l’uovo si sposterà verso l’utero attraverso le tube di Falloppio.
Se c’è fecondazione, si verifica durante questo arco di tempo di 3-4 giorni.
Se non c’è fecondazione, non serve continuare a sostenere il tessuto altamente vascolarizzato e denso dell’utero (utilizzando molte risorse del corpo). Il corpo luteo muore, e sia i livelli di estrogeni che quelli di progesterone diminuiscono nuovamente.
3. Mestruazioni
Le mestruazioni sono il processo attraverso cui le cellule che rivestono l’utero subiscono la morte cellulare programmata (apoptosi) e si sfaldano [15].
Il sangue e i tessuti vengono espulsi dalla vagina, e le donne possono soffrire di crampi, cioè la contrazione dei muscoli uterini che aiutano a far distaccare il rivestimento uterino.
Segni e sintomi della sindrome premestruale
Dato che qui sono in gioco quattro ormoni diversi, la sindrome premestruale può presentarsi in vari modi. Non tutte le donne hanno tutti i sintomi e non tutti i sintomi si verificano ogni mese. Jet lag, sonno, alcol, fumo e stress possono influenzare la sindrome premestruale.
I sintomi psicologici della sindrome premestruale
I cambiamenti emotivi che si verificano dopo l’ovulazione, durante la fase luteale, possono comprendere:
- Depressione
- Tensione
- Ansia
- Irritabilità
- Stanchezza
- Sensibilità emotiva
I sintomi fisici della sindrome premestruale
Oltre ai cambiamenti d’umore, ci sono anche sintomi fisici…
Questi sintomi includono:
- Tensione mammaria
- Gonfiore addominale
- Dolori muscolari e articolari
- Mal di testa
- Infiammazione [16]
- Crampi
Opzioni terapeutiche attuali per la sindrome premestruale
Esistono molti modi per trattare la SPM da lieve a grave, tra cui farmaci, terapia ormonale, agopuntura, impacchi caldi, integratori e molto altro.
Ultimamente una delle opzioni più recenti scelta dalle donne è il CBD.
Ci sono poche prove scientifiche per cose come l’agopuntura e la fitoterapia, e la maggior parte dei consigli sembrano essere aneddotici [17]. Anche l’esercizio fisico, un modo comunemente suggerito per alleviare i sintomi della sindrome premestruale, ha mostrato risultati incoerenti quando è stato testato. Alcuni gruppi hanno mostrato un riscontro, mentre altri non hanno mostrato nessuna riduzione significativa del disagio [18].
Le opzioni ormonali comportano l’assunzione di estradiolo e/o pillole di progesterone per regolare meglio le fluttuazioni di questi ormoni durante la fase luteale. Alcuni studi hanno dimostrato che è un metodo efficace, mentre altri non hanno mostrato alcuna differenza nella riduzione dei sintomi [19, 20].
Che altro posso fare per alleviare i sintomi della sindrome premestruale?
Oltre ad assumere il CBD, assicurarti di mantenere livelli normali di serotonina può aiutare ad alleviare i sintomi della sindrome premestruale. Cose come l’esercizio fisico, dormire bene, mantenere bassi i livelli di stress e mangiare cioccolato fondente sono tutti modi per assicurarsi che il livello di serotonina non scenda troppo.

Da ricordare: il CBD e la SPM
Anche se la ricerca sull’uso del cannabidiolo per i sintomi della PMS richiede ancora ulteriori approfondimenti, la speranza è che questo articolo ti abbia fornito qualche conoscenza in più sulle cause della sindrome premestruale e su come il CBD può essere usato per ridurne i sintomi.
Sappiamo che il CBD non tratta direttamente tutti gli aspetti della sindrome premestruale. Tuttavia, grazie all’assunzione di CBD alcuni sintomi come crampi, ansia e dolore possono in qualche modo essere ridotti.
A differenza di altre condizioni, i sintomi della SPM e la loro gravità variano di mese in mese in base al livello di stress e di altre questioni della vita su cui non abbiamo controllo, e che possono presentarsi inaspettatamente. Perciò, anche se è impossibile eliminare del tutto la sindrome premestruale, visti i suoi stretti legami con ormoni riproduttivi fluttuanti, possiamo prendere di mira determinati sintomi uno alla volta.
Riferimenti
- Kwan, I., & Onwude, J. L. (2015). Premenstrual syndrome. BMJ clinical evidence, 2015, 0806.
- Fernández‐Ruiz, J., Sagredo, O., Pazos, M. R., García, C., Pertwee, R., Mechoulam, R., & Martínez‐Orgado, J. (2013). Cannabidiol for neurodegenerative disorders: important new clinical applications for this phytocannabinoid?. British journal of clinical pharmacology, 75(2), 323-333.
- Shah, N. R., Jones, J. B., Aperi, J., Shemtov, R., Karne, A., & Borenstein, J. (2008). Selective serotonin reuptake inhibitors for premenstrual syndrome and premenstrual dysphoric disorder: a meta-analysis. Obstetrics and gynecology, 111(5), 1175–1182. doi:10.1097/AOG.0b013e31816fd73b
- National Academies of Sciences, Engineering, and Medicine; Health and Medicine Division; Board on Population Health and Public Health Practice; Committee on the Health Effects of Marijuana: An Evidence Review and Research Agenda. The Health Effects of Cannabis and Cannabinoids: The Current State of Evidence and Recommendations for Research. Washington (DC): National Academies Press (US); 2017 Jan 12. 2, Cannabis. Available from: https://www.ncbi.nlm.nih.gov/books/NBK425762/
- Philpott, H. T., OʼBrien, M., & McDougall, J. J. (2017). Attenuation of early phase inflammation by cannabidiol prevents pain and nerve damage in rat osteoarthritis. Pain, 158(12), 2442–2451. doi:10.1097/j.pain.0000000000001052
- Blake A, Wan BA, Malek L, DeAngelis C, Diaz P, Lao N, Chow E, O’Hearn S. A selective review of medical cannabis in cancer pain management. Ann Palliat Med 2017;6(Suppl 2):S215-S222. doi: 10.21037/apm.2017.08.05
- Philpott, H. T., OʼBrien, M., & McDougall, J. J. (2017). Attenuation of early phase inflammation by cannabidiol prevents pain and nerve damage in rat osteoarthritis. Pain, 158(12), 2442–2451. doi:10.1097/j.pain.0000000000001052
- Häuser, W., Fitzcharles, M. A., Radbruch, L., & Petzke, F. (2017). Cannabinoids in Pain Management and Palliative Medicine. Deutsches Arzteblatt international, 114(38), 627–634. doi:10.3238/arztebl.2017.0627
- Gold, E. B., Wells, C., & Rasor, M. O. (2016). The Association of Inflammation with Premenstrual Symptoms. Journal of women’s health (2002), 25(9), 865–874. doi:10.1089/jwh.2015.5529
- Fernández-Ruiz, J., Sagredo, O., Pazos, M. R., García, C., Pertwee, R., Mechoulam, R., & Martínez-Orgado, J. (2013). Cannabidiol for neurodegenerative disorders: important new clinical applications for this phytocannabinoid?. British journal of clinical pharmacology, 75(2), 323–333. doi:10.1111/j.1365-2125.2012.04341.x
- Pozzilli, C. (2014). Overview of MS Spasticity. European Neurology, 71(s1), 1–3. doi: 10.1159/000357739
- Hofmeister, S., & Bodden, S. (2016). Premenstrual Syndrome and Premenstrual Dysphoric Disorder. American Family Physician, 94(3), 236–240. Retrieved from https://www.aafp.org/afp/2016/0801/p236.html
- Bowen, R. (2018). Gonadotropins: Luteinizing and Follicle Stimulating Hormones. Retrieved from http://www.vivo.colostate.edu/hbooks/pathphys/endocrine/hypopit/lhfsh.html
- Sohda, S., Suzuki, K., & Igari, I. (2017). Relationship Between the Menstrual Cycle and Timing of Ovulation Revealed by New Protocols: Analysis of Data from a Self-Tracking Health App. Journal of medical Internet research, 19(11), e391. doi:10.2196/jmir.7468
- Maybin, J. A., & Critchley, H. O. (2015). Menstrual physiology: implications for endometrial pathology and beyond. Human reproduction update, 21(6), 748–761. doi:10.1093/humupd/dmv038
- Gold, E. B., Wells, C., & Rasor, M. O. (2016). The Association of Inflammation with Premenstrual Symptoms. Journal of women’s health (2002), 25(9), 865–874. doi:10.1089/jwh.2015.5529
- Jang, S. H., Kim, D. I., & Choi, M. S. (2014). Effects and treatment methods of acupuncture and herbal medicine for premenstrual syndrome/premenstrual dysphoric disorder: systematic review. BMC complementary and alternative medicine, 14, 11. doi:10.1186/1472-6882-14-11
- Kroll-Desrosiers, A. R., Ronnenberg, A. G., Zagarins, S. E., Houghton, S. C., Takashima-Uebelhoer, B. B., & Bertone-Johnson, E. R. (2017). Recreational Physical Activity and Premenstrual Syndrome in Young Adult Women: A Cross-Sectional Study. PloS one, 12(1), e0169728. doi:10.1371/journal.pone.0169728
- Yonkers, K. A., Cameron, B., Gueorguieva, R., Altemus, M., & Kornstein, S. G. (2017). The Influence of Cyclic Hormonal Contraception on Expression of Premenstrual Syndrome. Journal of women’s health (2002), 26(4), 321–328. doi:10.1089/jwh.2016.5941
- Naheed, B., Kuiper, J. H., Uthman, O. A., O’Mahony, F., & O’Brien, P. M. (2017). Non-contraceptive oestrogen-containing preparations for controlling symptoms of premenstrual syndrome. The Cochrane database of systematic reviews, 3(3), CD010503. doi:10.1002/14651858.CD010503.pub2
Patologie che rispondo al cannabidiolo
-
Condizioni associate a Genetica
-
Condizioni associate a Sistema endocrino
-
Condizioni associate a Sistema immunitario
-
Condizioni associate a Cervello
- Trauma cranico
- Ictus
- Stress
- Lesioni del midollo spinale
- Disturbi del sonno
- Schizofrenia
- Disturbo post traumatico da stress
- Malattie prioniche
- Morbo di Parkinson
- Disturbo ossessivo compulsivo
- Dolore Neuropatico
- Neurodegenerazione
- Sclerosi multipla
- Chinetosi
- Disturbi dell'umore
- Infiammazione
- Malattia di Huntington
- Epilessia e convulsioni
- Depressione
- Autismo
- Ansia
- SLA
- Disturbo bipolare
- ADD e ADHD
- Morbo di Alzheimer
-
Condizioni associate a Corpo
- Dolore
- Sindrome dell’ovaio policistico (PCOS)
- Stress
- Disturbi del sonno
- Anemia falciforme
- Reumatismi
- Disturbo post traumatico da stress
- Dolore Neuropatico
- CBD e nausea: ricerca e conoscenze attuali
- Sclerosi multipla
- Chinetosi
- Emicrania
- Sindrome metabolica
- Malattie renali
- Infiammazione
- Malattie cardiache
- Glaucoma
- Epilessia e convulsioni
- Disturbo Endocrino
- Diabete
- Asma
- Anoressia
- SLA
- Dipendenza
- Osteoporosi/Fratture ossee
- Fibromialgia
- Malattia da fegato grasso
- Ipertensione
- Cancro
- Perdita di peso
-
Condizioni associate a Ossa
-
-
-
Condizioni associate a Cuore
-
Condizioni associate a Pelle
-
-
Condizioni associate a Articolazioni
