Evidence based
CBD et Antibiotic Resistance : Recherche et compréhension actuelles
De plus en plus de souches de bactéries sont immunisées contre les médicaments que nous utilisons pour les tuer. Bientôt, nous serons confrontés à une incapacité totale à les traiter. L’huile de CBD offre une solution unique à ce problème en arrêtant les mécanismes qu’ils utilisent pour résister aux antibiotiques, voici comment cela fonctionne.
La résistance aux antibiotiques est une menace majeure pour la santé publique.
Le Staphylocoque doré (Staphylococcus aureus) résistant à la méticilline (SARM) est responsable de plus de décès chaque année que le VIH [1].
De plus en plus de souches de bactéries infectieuses deviennent résistantes à nos médicaments. Et au cours des 30 dernières années, seulement une nouvelle classe d’antibiotiques a été mise au point.
À l’allure actuelle, nous ne pourrons plus nous défendre longtemps contre les maladies infectieuses.
Le cannabis est le joker qui offre une solution unique à ce problème.
De nombreux cannabinoïdes présents dans la plante seraient capables d’empêcher les bactéries de résister aux médicaments que nous utilisons pour les tuer.
Nous discuterons dans cet article la façon dont le cannabis peut être efficace pour prévenir la pharmacorésistance et nous recommanderons quelques marques populaires de produits à base d’huile de CBD offrant ce bénéfice.
Résumé : utiliser le cannabis pour prévenir la pharmacorésistance
Nous examinerons plus loin la pharmacorésistance en détail et nous verrons comment l’huile de CBD peut être utilisée pour la prévenir.
Mais avant d’entrer dans le détail, prenons une vue générale rapide.
Un certain nombre d’études portant sur quelques cannabinoïdes courants ont montré qu’ils pouvaient briser la capacité d’une bactérie à résister aux antibiotiques.
La plupart de ces études ont porté sur une souche de bactérie résistante aux médicaments qui infecte la peau, le Staphylocoque doré (Staphylococcus aureus) résistant à la méticilline (SARM).
Choisir une huile de CBD de haute qualité contenant tous les composés phytochimiques du chanvre est la meilleure option pour lutter contre les bactéries résistantes aux antibiotiques. Ce type d’huile est généralement appelé « à spectre complet ».
Vous pouvez appliquer ces huiles directement sur la peau avec les antibiotiques prescrits.
Des recherches sont encore en cours pour déterminer la puissance de ces huiles lorsqu’elles sont prises par voie orale et la posologie efficace.
Les dangers de la pharmacorésistance
Au cours des 80 dernières années, les infections bactériennes ont relativement peu préoccupé les médecins et les patients.
En effet, depuis le début des années 1930, nous disposons d’antibiotiques efficaces pour traiter ces infections.
Auparavant, l’infection bactérienne était une cause fréquente de décès. En fait, les personnes nées avant les années 1930 avaient une espérance de vie moyenne d’environ 47 ans seulement [3].
Les maladies infectieuses telles que la variole, le choléra, la diphtérie, la pneumonie, la fièvre typhoïde, la tuberculose et la syphilis étaient à la fois courantes et mortelles.
Nous ne disposions pas de traitements efficaces contre ces infections et la moindre coupure pouvait entraîner la mort de ceux qui avaient le malheur de contracter l’une ou l’autre de ces bactéries.
L’invention des antibiotiques
Les antibiotiques ont tout changé.
En 1928, un microbiologiste écossais, Alexander Fleming, découvrit accidentellement une espèce de moisissure, Penicillium notatum, qui poussait dans l’une de ses boîtes de Pétri.
La particularité de cette moisissure était sa capacité à tuer les bactéries qui lui faisait concurrence.
Au cours de la décennie suivante, Fleming tira de cette découverte le médicament que nous connaissons aujourd’hui sous le nom de pénicilline.
Cela a changé pour toujours notre façon de faire de la médecine.
Depuis l’invention de la pénicilline, nous n’avons plus à nous préoccuper des infections bactériennes. Nous avions le traitement qui pouvait pratiquement tuer toutes les bactéries qui nous menaçaient.

La résistance aux antibiotiques a commencé dans les années 1940
Trois ans avant l’introduction des antibiotiques, on a observé des bactéries qui avaient évolué pour résister à ces médicaments. Cela a commencé lorsqu’une souche de Staphylococcus est devenue résistante à la pénicilline en 1940.
Peu après, les bactéries suivantes ont aussi muté : Shigella résistante à la tétracycline en 1959, staphylocoque résistant à la méthicilline en 1962, pneumocoque résistant à la pénicilline en 1965 et Staphylocoque résistant à l’érythromycine en 1968.
La résistance aux médicaments a explosé. Nous avons maintenant de nouvelles souches résistantes qui apparaissent chaque année.
La pharmacorésistance aujourd’hui
Un rapport publié par le CDC en 2016 a souligné le sérieux du problème.
Au moins 2 millions de personnes contractent une bactérie résistante aux antibiotiques chaque année et plus de 23 000 meurent des suites de ces infections.
Au fur et à mesure que des bactéries deviennent résistantes aux médicaments dont nous disposons, ce nombre augmentera certainement considérablement.
Par exemple, au cours des deux dernières années, une nouvelle souche de la bactérie responsable de la fièvre typhoïde est apparue au Pakistan et elle résiste à tous les antibiotiques sauf un.
Dès qu’une bactérie devient résistante à la dernière option disponible, il n’y a plus rien pour s’en protéger.
Exemples de souches de bactéries communes pharmacorésistantes :
- Streptococcus pneumonia résistant à la pénicilline(PRSP)
- Staphylococcus aureus résistant à la méthicilline(SARM)
- Entérocoques résistant à la vancomycine (ERV)
- Bacille Gram négatif multi-pharmacorésistant (MDRGNB)
- Typhoïde XDR ( fièvre typhoïde ultrarésistante aux médicaments)
- Tuberculose XDR (tuberculose ultrarésistante aux médicaments)
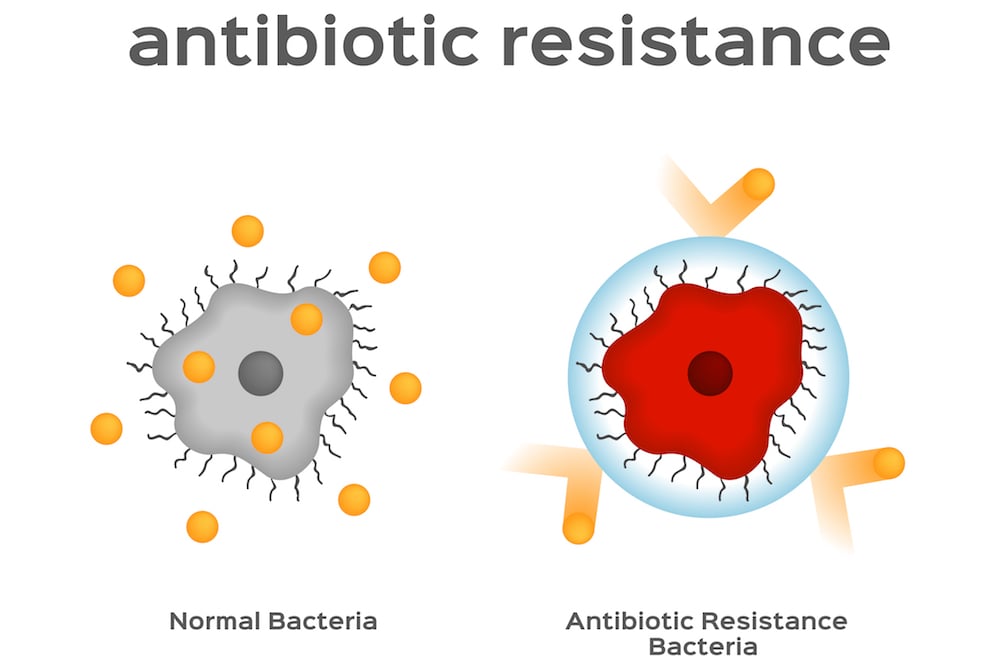
Quel est le mécanisme de la résistance aux médicaments ?
Alors, comment fonctionne la résistance aux médicaments ? Et comment l’huile de CBD peut-elle l’empêcher ?
Permettez-moi de vous expliquer comment les antibiotiques tuent les bactéries.
Comment les antibiotiques tuent les bactéries
Il existe de nombreux types d’antibiotiques, mais la majorité d’entre eux fonctionnent de la même manière.
En empêchant les bactéries de se développer.
Si les bactéries ne peuvent pas se développer ou se multiplier, elles ne risquent pas de faire beaucoup de dégâts.
Les bactéries font des ravages par leur nombre. Une seule bactérie, voire quelques centaines, aura peu d’effet sur le corps.
Lorsque nous commençons à en avoir quelques centaines, voire quelques millions, ces organismes peuvent toutefois causer des dommages graves.
Les antibiotiques agissent en bloquant des parties spécifiques des bactéries nécessaires à leur multiplication. On peut comparer ces mécanismes à un chantier de construction.
Le site de construction est la bactérie, qui travaille à la construction de nouvelles bactéries pour infecter de nouvelles zones du corps.
Quelques exemples de l’action des antibiotiques :
1. Les bêta-lactamines
Ils bloquent la capacité de la bactérie à maintenir l’intégrité de sa paroi cellulaire. Lorsque cela se produit, les bactéries se défont à mesure qu’elles se multiplient et elles se vident de leur contenu ce qui leur est bien sûr fatal.
C’est comme ouvrir les portes d’un chantier de construction et laisser tous les travailleurs partir. Lorsqu’il ne reste plus personne pour faire le travail, le site est finalement abandonné.
2. Les Macrolides
Les macrolides bloquent la multiplication cellulaire en attaquant l’ARN. C’est la partie de la cellule responsable de la construction de nouvelles protéines.
Pas de protéines signifie pas de croissance. Étant donné que les protéines sont nécessaires à tout ce que font les bactéries, elles se retrouvent désactivées. Elles flottent sans but avant de mourir.
C’est comme détruire les machines sur un chantier. Personne ne pourra plus faire aucun travail et le chantier finira par être abandonné.
3. Les quinolones
Les quinolones attaquent directement l’ADN des bactéries.
L’ADN sert de plan à la cellule. S’il est supprimé, la cellule est incapable de construire quoi que ce soit et elle en mourra rapidement.
C’est comme aller sur un chantier de construction et détruire complètement les plans. Les travailleurs essaieront de continuer à travailler mais le bâtiment ne sera pas construit correctement et s’effondrera probablement avant qu’il soit jamais fini.
Comment les bactéries deviennent résistantes
La durée de vie d’une bactérie est très courte.
Comme tous les organismes sur terre, la sélection naturelle entraîne des changements évolutifs. A terme, cette évolution produira des bactéries adaptées pour résister aux antibiotiques.
Laissez-moi vous expliquer.
Chaque fois qu’une bactérie est reproduite, il y a un petit risque que l’ADN ait une mutation quelque part. La plupart du temps, ce changement n’a aucun effet.
Parfois, cette mutation renforce la bactérie et d’autres fois, elle l’affaiblit.
Par essais et erreurs, le but de ces mutations est de rendre la bactérie plus performante dans son travail. Le travail des bactéries, comme toute vie sur terre, consiste à rester en vie assez longtemps pour se reproduire.
Alors, comment cela fonctionne-t-il dans le cas de la résistance aux médicaments ?
Disons que nous avons 100 cellules bactériennes. Elles sont identiques mais chacune présente une mutation subtile dans son code génétique.
Nous trempons ensuite ces bactéries dans des antibiotiques.
La grande majorité de ces bactéries meurent. Cependant, si même une seule d’entre elles parvient à survivre grâce à l’avantage donné par sa mutation unique, elle produira de nouvelles copies ayant la même mutation.
Finalement, cette bactérie pourra se reproduire et construire une colonie de millions de bactéries identiques partageant la même mutation génétique de résistance aux antibiotiques.
C’est un exemple simple de la résistance aux médicaments, la seule différence est qu’au lieu de 100 cellules bactériennes, il y en a des milliards.
Les chances qu’une mutation génétique se produise sont très élevées, en particulier là où les bactéries entrent en contact avec des antibiotiques, comme dans les hôpitaux.
Comment les bactéries empêchent les antibiotiques de faire leur travail
Les mutations génétiques que développent les bactéries pour résister aux antibiotiques peuvent varier, mais la méthode plus courante consiste à refouler l’antibiotique de la bactérie à l’intérieur de laquelle il a pénétré.
Cela empêche l’antibiotique de faire son travail et de tuer la cellule.
Les pompes spécialisées qui dans les bactéries font ce travail sont appelées pompes d’efflux.
Ces pompes d’efflux ont été observées dans les membranes de nombreuses bactéries, mais elles y agissent pour éliminer d’autres composés chimiques, tels que les sous-produits métaboliques toxiques et les neurotransmetteurs.
Avec la pharmacorésistance, ces pompes se sont également adaptées pour éliminer les antibiotiques.
Cela nous amène finalement au but de cet article …
Comment les cannabinoïdes tels que le CBD peuvent-ils prévenir la résistance aux médicaments ?
Maintenant que nous comprenons comment les bactéries peuvent devenir résistantes aux antibiotiques, nous pouvons examiner la façon dont les cannabinoïdes les en empêchent.
Les cannabinoïdes ont une grande variété d’effets sur le corps humain.
Ils régulent l’homéostasie via le système endocannabinoïde, ils stimulent les récepteurs de la sérotonine pour donner l’effet de « high » caractéristique et ils activent les récepteurs de l’organisme responsables de l’atténuation des signaux de douleur.
Les cannabinoïdes inhibent également les pompes d’efflux des bactéries.
Étant des composés liposolubles, les cannabinoïdes sont capables de déstabiliser les membranes graisseuses des cellules bactériennes.
Des recherches sur l’être humain sont en cours pour identifier ces effets et pour mieux comprendre le mécanisme spécifique qui les rend si efficaces.
Quels cannabinoïdes sont les meilleurs pour résister à la résistance aux antibiotiques ?
L’une des principales études sur ces effets a porté sur les 5 cannabinoïdes les plus abondants dans la plante, le CBD, le CBC, le CBG, le CBN et le THC.
Tous ces cannabinoïdes se sont avérés capables de bloquer les pompes d’efflux chez les souches de Staphylococcus aureus (SARM) résistantes aux médicaments. Cependant, les cannabinoïdes non psychoactifs CBD et CBG ont montré la plus grande efficacité [2].
La plupart des recherches en cours portent sur les infections cutanées à SARM.
Ces infections sont extrêmement courantes dans les hôpitaux et se révèlent être une menace mondiale émergente.
Des extraits de cannabis topiques sont testés pour inhiber la multiplication de cette bactérie et permettre aux antibiotiques de faire leur travail.
Les sociétés de cosmétiques envisagent également l’utilisation de cannabinoïdes comme nouvel agent de conservation à ajouter à leurs produits pour prolonger leur durée de conservation et empêcher la formation de colonies bactériennes.
Comment trouver l’huile de CBD qui vous offrira ces bénéfices
Aux États-Unis, l’huile de CBD est légale dans la majeure partie du pays.
Plusieurs options s’offrent à vous lorsque vous souhaitez acheter de l’huile de cannabis :
1. Isolats de CBD
Un isolat de CBD est un extrait de la plante de cannabis qui ne contient que du CBD.
Tous les terpènes, fibres, sucres et protéines sont éliminés pour ne laisser qu’un extrait de CBD très puissant.
Bien que cela puisse être efficace dans le traitement de la résistance aux antibiotiques, il est peu probable que cela offre les mêmes avantages qu’un produit contenant les terpènes et les autres composés phytochimiques qui apportent une efficacité supplémentaire dans la prévention de la résistance aux antibiotiques.
2. Huile de chanvre à spectre complet
L’huile de chanvre à spectre complet est le produit le plus recommandé contre la pharmacorésistance.
En effet, les deux cannabinoïdes non psychoactifs les plus puissants sont le CBD et le CBG, qui se trouvent tous deux à des concentrations élevées dans le chanvre à spectre complet.
En plus de ces cannabinoïdes, cet extrait contient toute la composition phytochimique de la plante. Les terpènes, les flavonoïdes, les minéraux et les sucres végétaux contribuent tous à son profil d’effet.
3. Huiles de THC
Les huiles de THC ne sont disponibles que dans les États qui ont légalisé la marijuana à des fins récréatives. Elles sont également disponibles dans des pays comme le Canada ou les Pays-Bas où la marijuana est légale.
Les huiles de THC contiennent souvent tout un spectre de cannabinoïdes, notamment de CBD, CBG, CBC, CBN et THC, mais elles sont appelées huiles THC car ce dernier produit des effets psychoactifs.
Si ces produits sont disponibles dans votre pays et que vous n’êtes pas opposé à l’idée de ressentir les effets psychoactifs de la plante, cela peut être la meilleure option.

Utiliser l’huile de CBD pour prévenir la résistance aux antibiotiques
D’autres recherches sont nécessaires pour évaluer la dose appropriée d’huile de CBD et d’autres huiles de cannabis pour prévenir la résistance aux antibiotiques chez les bactéries.
La plupart des recherches actuelles portent sur l’utilisation topique de l’herbe pour le traitement des infections cutanées au SARM.
Cela dit, les meilleures options sont les huiles de CBD à spectre complet, qui contiennent le plus de cannabinoïdes et de terpènes possible de la plante. Pour obtenir les meilleurs résultats possibles, il faut également administrer des doses élevées et combiner d’autres traitements.
References
- Bancroft, E. A. (2007). Antimicrobial resistance: it’s not just for hospitals. Jama, 298(15), 1803-1804.
- Appendino, G., Gibbons, S., Giana, A., Pagani, A., Grassi, G., Stavri, M., … & Rahman, M. M. (2008). Antibacterial cannabinoids from Cannabis sativa: a structure-activity study. Journal of natural products, 71(8), 1427-1430.
- Adedeji, W. A. (2016). The treasure called antibiotics. Annals of Ibadan postgraduate medicine, 14(2), 56.

Conditions qui répondent au cannabidiol
-
-
Conditions relatives à Génétique
-
-
Conditions relatives à Cerveau
- Migraines
- Schizophrénie
- Maladie d'Alzheimer
- Troubles bipolaires
- Maladie de Huntington
- Neurodégénérescence
- Sclérose en plaques
- Maladie de Crohns
- Troubles de l'humeur
- Troubles du sommeil
- Mal des transports
- Stress
- Autisme
- Epilepsie
- TDA et TDAH
- Maladie de Parkinson
- Anxiété
- Trouble de stress post-traumatique (TSPT)
- Artériosclérose
- Douleur neuropathique
- Inflammation
- Accident Vasculaire Cérébral (AVC)
- Nausées
- Dépression
- Maladie à prions
- Lésion cérébrale traumatique
-
Conditions relatives à Corps
- Récupération Musculaire
- Syndrome des ovaires polykystiques (SOPK)
- Hypertension
- Obésité
- Glaucome
- Asthme
- Rhumatismes
- SLA (Sclérose latérale amyotrophique)
- Sclérose en plaques
- Maladie cardiaque
- Diabète
- Cancer
- Troubles du sommeil
- Syndrome prémenstruel (SPM)
- Mal des transports
- Stress
- Epilepsie
- Anorexie
- Syndrome métabolique
- Trouble de stress post-traumatique (TSPT)
- Maladie rénale
- Trouble endocrinien
- Douleur neuropathique
- Lésions de la moelle épinière
- Inflammation
- Nausées
- Maladie du foie gras
- Douleur
- Anémie
-
Conditions relatives à Ossature
-
-
Conditions relatives à Cœur
-
Conditions relatives à Peau
-
-
Conditions relatives à Articulations
-
Conditions relatives à Douleur
- Syndrome des ovaires polykystiques (SOPK)
- Migraines
- Glaucome
- Rhumatismes
- Sclérose en plaques
- Cancer
- Syndrome prémenstruel (SPM)
- Epilepsie
- Fibromyalgie
- Arthrite
- Douleur neuropathique
- Lésions de la moelle épinière
- Inflammation
- Maladie du foie gras
- Affections cutanées
- Douleur
- Lésion cérébrale traumatique
- Anémie