Bevisbasert
CBD mot Antibiotikaresistens: Nåværende forskning og forståelse
Flere og flere typer bakterier er i ferd med å bli immune mot medisinene vi bruker for å eliminere dem. Snart kan vi være helt ute av stand til å behandle bakterielle infeksjoner. CBD-olje tilbyr en unik løsning på dette problemet ved å stoppe mekanismene bakteriene bruker for å motstå antibiotika – her er hvordan det fungerer.
Antibiotikaresistens er en stor trussel mot folkehelsen.
For eksempel er den resistente bakterien MRSA (meticillinresistent Staphylococcus aureus) ansvarlig for flere dødsfall per år enn HIV [1].
Hvert år utvikler flere og flere smittsomme bakteriearter resistens mot eksisterende medisin. I tillegg til dette har det i løpet av de siste 30 årene kun blitt utviklet én ny klasse antibiotika.
Dersom omstendighetene fortsetter i dette tempoet vil vi snart ikke lenger kunne forsvare oss mot smittsomme sykdommer.
Cannabis, som har vist seg å være en joker i flere medisinske sammenhenger, tilbyr en unik løsning på dette problemet.
Mange av cannabinoidene i planten forhindrer bakteriers evne til å motstå stoffene vi bruker til å drepe dem.
Her diskuteres hvordan cannabis er effektiv for å forebygge resistens, samt hva begrensningene på dette er.
Oppsummering: Cannabis for å forebygge antibiotikaresistens
Vi kommer inn på detaljer om resistens og hvordan CBD-olje kan brukes til å forhindre det senere i artikkelen.
La oss først gå inn på sammenhengen om hvordan dette virker.
En rekke studier på flere cannabinoider har vist at de kan forstyrre en bakteries evne til å motstå antibiotikabehandling.
De fleste av disse studiene fokuserer på en art av antibiotikaresistente bakterier som infiserer huden, kjent som methicillin-resistent Staphylococcus aureus (MRSA).
Å finne en CBD-olje av høy kvalitet som inneholder hele gruppen av fytokjemikalier i hampplanten er det beste alternativet for motvirking av resistens. Disse oljene blir ofte referert til som «fullspektrede» ekstrakter.
Du kan bruke disse oljene direkte på huden sammen med foreskrevet antibiotika.
Ytterligere forskning er underveis for å spesifisere styrken på disse oljene når de tas oralt, og hvilken dosering som er nødvendig for at de skal fungere effektivt.
Farene ved antibiotikaresistens
De siste 80 årene har bakterielle infeksjoner vært relativt lavt ned på listen over bekymringer for både leger og pasienter.
Dette er fordi siden tidlig på 1930-tallet har vi hatt effektiv antibiotika for relativt enkel behandling av disse infeksjonene.
Før dette var bakteriell infeksjon en vanlig dødsårsak. Faktisk hadde folk født før 1930-tallet en gjennomsnittlig levetid på omtrent 47 år [3].
Smittsomme sykdommer som kopper, kolera, difteri, lungebetennelse, tyfus, tuberkulose og syfilis var både vanlige og dødelige.
Vi manglet effektive behandlinger for disse infeksjonene – et lite papirkutt kunne bety døden for de som var uheldig nok til å få såret infisert av et farlig bakterie.
Antibiotikaens opprinnelse
Antibiotika forandret alt.
I 1928 oppdaget en skotsk mikrobiolog ved navn Alexander Fleming ved et uhell en spesiell art med mugg, kjent som Penicillium notatum, voksende i en petriskål.
Det som var bemerkelsesverdig med denne muggen var at den drepte bakteriene rundt seg.
I løpet av det neste tiåret utviklet Fleming dette til en medisin som vi nå kjenner som penicillin.
Dette forandret forandret måten vi utfører medisin på.
Siden oppfinnelsen av penicillin har vi ikke lenger måtte bekymre oss veldig mye for bakteriell infeksjon, ettersom vi hadde behandlinger som kunne drepe nesten alle invaderende bakterier.

Antibiotikaresistens startet på 1940-tallet
Tre år før antibiotika ble tilgjengeliggjort for offentligheten, begynte forskerne som utviklet dem allerede å se tegn på resistens. Det virkelige problemet startet imidlertid da en spesifikk bakterieart – Staphylococcus – ble resistent mot penicillin i 1940.
Deretter muterte følgende bakterier: tetracyklinresistent Shigella i 1959, meticillinresistent Staphylococcus i 1962, penicillinresistent Pneumococcus i 1965 og erytromycinresistent Staphylococcus i 1968.
Over de neste 50 årene økte antibiotikaresistensen. Nå dukker resistente arter opp hvert eneste år.
Dagens antibiotikaresistens
En rapport publisert av CDC i 2016 markerte hvor alvorlig dette problemet faktisk er.
Minst 2 millioner mennesker blir smittet med antibiotikaresistente bakterier hvert år og mer enn 23 000 mennesker dør årlig som følge av disse infeksjonene.
Etterhvert som flere av disse bakteriene utvikler motstandsdyktighet mot medisiner, vil dette tallet fortsette å øke betydelig.
I løpet av de siste par årene har en ny bakterieart som forårsaker tyfus-feber dukket opp rundt omkring i Pakistan, som viser motstand mot alle typer antibiotika bortsett fra én.
Så snart det utvikler motstand mot vårt siste gjenværende alternativ, vil det ikke være noen tilgjengelig behandling mot denne bakteriearten.
Eksempler på vanlige antibiotikaresistente bakteriearter
- Penicillinresistent Streptococcus pneumoniae (PRSP)
- Meticillinresistent Staphylococcus aureus (MRSA)
- Vancomycinresistent Enterococci (VRE)
- Multiresistente Gram-negative bakterier (MDRGNB)
- Super-resistent tyfoidfeber (XDR Typhoid)
- Super-resistent tuberkulose (XDR Tuberculosis)
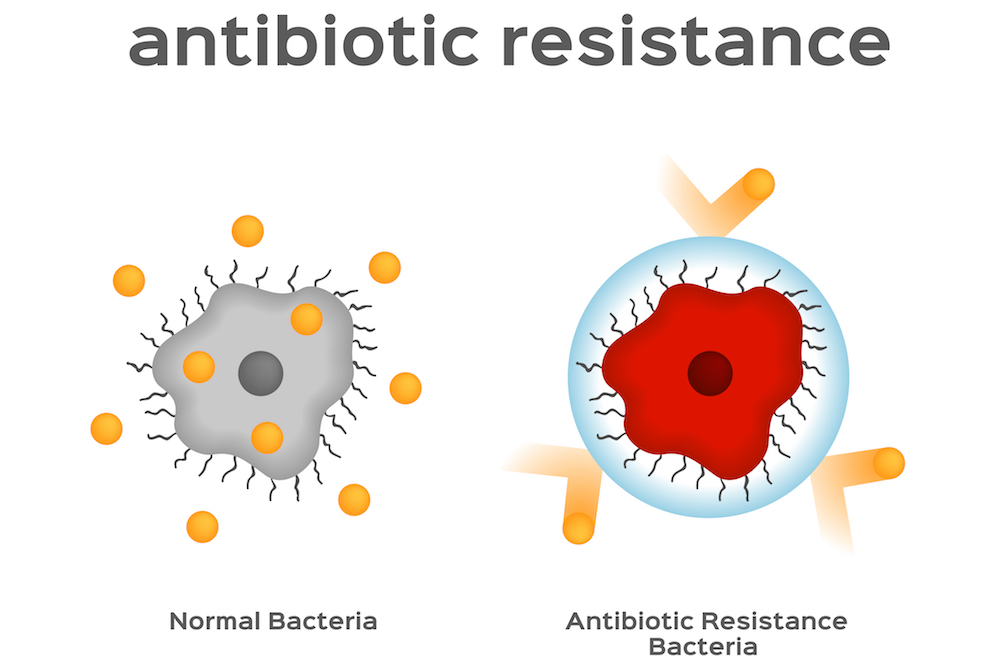
Hvordan virker antibiotikaresistens?
Så hvordan virker antibiotikaresistens? Og hvordan kan CBD-olje hindre dette fra å skje?
La meg forklare med en rask gjennomgang av hvordan antibiotika dreper bakterier.
Hvordan antibiotika dreper bakterier
Det finnes mange forskjellige typer antibiotika, men de fleste fungerer på samme måte:
Antibiotika forhindrer bakterier i å vokse.
Hvis bakteriene ikke kan vokse eller formere seg, mister de sitt potensiale for å forårsake mye skade.
Jo mer flertallige bakterier er, jo mer ødeleggelse gjør de. Én enkelt bakterie, eller til og med noen få hundre, vil ha liten effekt på kroppen.
Det er først når dette tallet går opp i noen hundre tusen eller noen få millioner at disse organismene forårsaker alvorlig skade.
Antibiotika virker ved å blokkere bestemte deler av bakteriene som er nødvendig for videre vekst.
For å få en bedre forståelse av dette, la oss sammenligne disse mekanismene med en byggeplass. Byggeplassen er bakteriene, som arbeider med å bygge nye bakterier som deretter infiserer nye områder av kroppen.
Noen vanlige eksempler på antibiotika inkluderer:
1. Beta-laktamer
Disse blokkerer bakteriers evne til å bygge cellevegger. Når dette skjer, begynner cellene å revne etterhvert som de vokser, noe som gjør at innsiden lekker ut. Dette er selvsagt dødelig for bakteriene.
Det er som å åpne portene til en byggeplass og la alle arbeiderne gå, sammen med alle verktøyene sine. Når ingen er igjen for å gjøre arbeidet, blir prosjektet til slutt forlatt.
2. Makrolider
Makrolider stopper celleveksten ved å angripe RNA. Dette er den delen av cellen som er ansvarlig for å bygge nye proteiner.
Ingen proteiner betyr ingen vekst. Siden proteiner er ansvarlige for alt en bakterier gjør, blir de i all hovedsak deaktivert av denne mangelen. De flyter rundt målløst før de til slutt dør.
Dette er som å ødelegge maskinene på et arbeidssted. Ingen vil kunne gjøre noe arbeid, og arbeidet vil etter hvert bli skrinlagt.
3. Quinoloner
Quinoloner angriper DNA-bakteriene direkte.
DNA gir alle bruksanvisninger og instruksjoner om hvordan cellen skal brukes. Dersom disse blir ødelagt, kan ikke cellen bygge noe og vil dermed raskt dø.
Det er som å gå inn på en byggeplass, fullstendig ødelegge tegningene og gi mesterbyggeren sparken. Arbeiderne vil prøve å fortsette, men vet ikke hvordan de skal jobbe effektivt. Bygningen vil trolig falle fra hverandre før den er ferdig.
Hvordan bakterier blir resistente
Levealderen til bakterier er veldig kort.
Men likevel, som alle organismer på jorden, blir de utsatt for naturlig seleksjon og evolusjonære endringer. Etterhvert vil denne utviklingen føre til bakterier som er tilpasset for å motstå antibiotika.
La meg forklare.
Hver gang en bakterie lages, er det en liten sjanse for at dets DNA vil mutere et eller annet sted.
Stort sett fører denne endringen til ingenting i det hele tatt. Forandringen er nøytral.
Men noen ganger har denne mutasjonen en effekt. Det kan gjøre bakteriene enten sterkere eller svakere.
Hvordan? Naturlig seleksjon. De sterkere bakteriene har en bedre sjanse til å overleve, og overfører sine sterke gener til neste generasjon. I mellomtiden har de svakere bakteriene en ulempe, dør ut og tar sine «svake» gener ut av genbassenget.
Gjennom vilkårlig prøving og feiling, og i løpet av mange generasjoner, vil disse mutasjonene til slutt gjøre at bakteriepopulasjonen blir mer vellykket når det gjelder å gjøre jobben sin. I likhet med alle andre livsformer, er en bakterie sin jobb er å holde seg i live lenge nok til å reprodusere.
Hvordan virker dette med hensyn til antibiotikaresistens?
La oss si at vi har 100 bakterieceller. Hver av disse er den samme, men har én subtil mutasjon i sin genetiske kode.
Vi bløtlegger deretter disse bakteriene i antibiotika.
De aller fleste av disse bakteriene vil dø. Men ved en tilfeldighet klarer en av dem å overleve. Den unike, tilfeldige mutasjonen beskytter den fra antibiotikaen. Disse ensomme små bakteriene vil reprodusere seg og lage flere identiske kopier av seg selv, nå med samme mutasjon.
Til slutt vil denne bakterien bygge en koloni av millioner, alle med samme genetiske mutasjon som kan motstå antibiotika.
Dette er et enkelt eksempel på hvordan antibiotikaresistens oppstår. Den eneste forskjellen er at i stedet for 100 bakterieceller er det trillioner. Og i stedet for 1 type antibiotika er det dusinvis.
Hver gang vi bruker antibiotika – spesielt hvis vi gjør det unødvendig og for ofte – gjør vi en tjeneste til de bakteriene som er i stand til å motstå dem. Gjennom årene blir bakteriene tøffere og vanskeligere å bekjempe.
Hvordan bakterier stopper antibiotika fra å fungere
De genetiske mutasjonene bakterier har utviklet som gjør at de kan motstå antibiotika, kan variere, men den vanligste metoden er faktisk å pumpe antibiotika ut av bakteriene når det kommer inn.
Dette forhindrer antibiotika fra å gjøre jobben sin, som er å drepe cellen.
Pumpene som bakterier har utviklet for å gjøre dette kalles efflukspumper.
Disse efflukspumpene ble funnet i membranene til mange bakterier, men de ble opprinnelig utformet for å fjerne andre kjemiske forbindelser fra de cellelignende toksiske metabolske produktene og nevrotransmitterne.
Med antibiotikaresistens har disse pumpene tilpasset seg til å også pumpe ut antibiotika.
Dette får oss endelig til punktet i denne artikkelen…
Hvordan kan cannabinoider som CBD forhindre antibiotikaresistens?
Nå som vi forstår hvordan bakterier kan bli resistente mot antibiotika, kan vi snakke om hvordan cannabinoider hindrer det.
Cannabinoider har et bredt spekter av effekter på menneskekroppen.
De regulerer homeostase gjennom endocannabinoid-systemet, stimulerer serotoninreseptorene til å produsere den karakteristiske «høye» følelsen, og aktiverer reseptorer i kroppen som er ansvarlig for demping av smertesignaler.
Cannabinoider hemmer også efflukspumper på bakterier.
Ved å være fettløselige kjemiske forbindelser, er cannabinoidene i stand til å samhandle med den fettete membranen i bakterielle celler, og muligens endre måten de jobber på.
Forskning pågår for tiden for å identifisere disse effektene i menneskelige forsøk og for bedre å forstå den spesifikke mekanismen som gjør dem så effektive.
Hvilke cannabinoider er best?
En av de primære studiene på disse effektene så på de 5 mest tallrike cannabinoidene i planten: CBD, CBC, CBG, CBN og THC.
Alle disse cannabinoidene viste seg å ha en evne til å blokkere efflukspumper i antibiotikaresistente arter av Staphylococcus aureus (MRSA), men ikke-psykoaktive cannabinoider CBD og CBG viste de sterkeste resultatene [2].
Mesteparten av den relaterte forskningen fokuserer for øyeblikket på MRSA-hudinfeksjoner.
Disse infeksjonene er svært vanlige på sykehus og viser seg å være en fremvoksende global trussel.
Smørbare cannabisprodukter, slik som salver, testes for å hemme veksten av disse bakteriene og tillate antibiotika å gjøre jobben sin.
Kosmetiske selskaper ser også på cannabinoider som et nytt konserveringsmiddel for å legge til sine produkter for å forlenge holdbarheten og motstå dannelsen av bakteriekolonier.
Slik finner du CBD-olje som tilbyr disse fordelene
I USA er CBD-olje lovlig over hele landet og lovlig i de fleste land i EU.
Det er noen forskjellige alternativer du står overfor når du ser etter cannabisolje:
1. CBD-isolater
CBD-isolater er en ekstraksjon av cannabisplanten som kun inkluderer CBD.
Alle terpener, fiber, plantesukker og proteiner fjernes for å produsere et CBD-ekstrakt med høy styrke.
Selv om dette kan være effektivt i behandling av antibiotikaresistens, er det usannsynlig at dette vil gi samme fordel som et produkt som inneholder de andre fytokjemikaliene som tilbyr sine egne fordeler som bidrar til forebygging av antibiotikaresistens.
2. Fullspektret hampolje
En fullspektret hampolje er den mest anbefalte produkttypen for å motvirke antibiotikaresistens.
Dette skyldes at de to sterkeste cannabinoidene er de ikke-psykoaktive CBD og CBG, som begge finnes i høye konsentrasjoner i fullspektret hamp.
I tillegg til disse cannabinoidene, finner man også hele det fytokjemiske utvalget planten har å tilby i dette ekstraktet. Terpener, flavonoider, mineraler og plantesukker kan bidra til økt effekt.
3. THC-oljer
THC-oljer er kun tilgjengelige i amerikanske delstater som har legalisert rekreasjonell marihuana. De er også tilgjengelige i land som Canada eller Nederland, som også har lovlige marihuana-produkter til salgs.
THC-oljer inneholder ofte et spektrum av cannabinoider, inkludert CBD, CBG, CBC, CBN og THC, men refereres til som THC-oljer fordi de produserer psykoaktive effekter.
Dersom disse produktene er tilgjengelige, og du ikke har noe imot de psykoaktive effektene av planten, kan dette være det beste alternativet.

Bruk av CBD-olje for å hindre antibiotikaresistens
Det er nødvendig med ytterligere forskning å kunne vurdere riktig dose av CBD-olje og andre cannabisoljer for å forhindre antibiotikaresistens i bakterier.
Mesteparten av dagens forskning innebærer bruk av planten i smørbar form for behandling av hudinfeksjoner forårsaket av MRSA.
Når det er sagt, er de beste alternativene fullspektrede CBD-oljer, som inneholder så mye av plantens cannabinoid- og terpeninnhold som mulig. Det krever også høy dosering sammen med en kombinasjon av andre terapier for å oppnå best resultat.
Referanser
- Bancroft, E. A. (2007). Antimicrobial resistance: it’s not just for hospitals. Jama, 298(15), 1803-1804.
- Appendino, G., Gibbons, S., Giana, A., Pagani, A., Grassi, G., Stavri, M., … & Rahman, M. M. (2008). Antibacterial cannabinoids from Cannabis sativa: a structure-activity study. Journal of natural products, 71(8), 1427-1430.
- Adedeji, W. A. (2016). The treasure called antibiotics. Annals of Ibadan postgraduate medicine, 14(2), 56.

Helsetilstander som kan reagere på Cannabidiol
-
-
Medisinske tilstander knyttet til Endokrine
-
Medisinske tilstander knyttet til Immun
-
Medisinske tilstander knyttet til Hjerne
-
Medisinske tilstander knyttet til Kropp
-
Medisinske tilstander knyttet til Bein
-
Medisinske tilstander knyttet til Smerte
-
Medisinske tilstander knyttet til Mage
-
Medisinske tilstander knyttet til Hjerte
-
Medisinske tilstander knyttet til Hud
-
Medisinske tilstander knyttet til Psykologisk
-
Medisinske tilstander knyttet til Ledd
