Evidence based
Antibiotikaresistens och CBD: Nuvarande Forskning & Förståelse
CBD-olja erbjuder en unik lösning på antibiotikaresistens genom att stoppa de mekanismer som bakterier använder för att motstå antibiotika, så här fungerar det.
Antibiotikaresistens är ett stort hot mot folkhälsan.
Den vanligaste läkemedelsresistenta bakterien MRSA (meticillinresistenta Staphylococcus aureus) är ansvarig för fler dödsfall per år än HIV [1].
Varje år blir fler och fler stammar av smittsamma bakterier resistenta mot våra läkemedel. Utöver detta har endast en ny klass antibiotikum utvecklats under de senaste 30 åren.
Med nuvarande utvecklingstakt kommer vi inte att kunna försvara oss mot infektionssjukdomar mycket längre.
Cannabis erbjuder en unik lösning på det här problemet.
Många av cannabinoiderna i växten förhindrar bakteriernas förmåga att motstå de läkemedel som vi använder för att döda dem.
Här diskuterar vi hur cannabis verkar för att förebygga läkemedelsresistens och vad begränsningarna är.
Sammanfattning: Användning av cannabis för att förebygga läkemedelsresistens
Vi går igenom detaljerna om läkemedelsresistens och hur CBD olja kan användas för att förhindra detta senare i artikeln.
Låt oss först bara ge dig lite kontext om hur det här fungerar.
Ett antal studier på flera cannabinoider har visat att de kan störa bakteriens förmåga att motstå antibiotikabehandling.
Majoriteten av dessa studier är inriktade på en stam av läkemedelsresistenta bakterier som infekterar huden, så kallade meticillinresistenta stafylokocker (MRSA).
Finding a high-quality CBD oil containing the entire array of phytochemicals in the hemp plant is going to be the best option for drug-resistance. These oils are often referred to as “fullspektrumsextrakt”.
Du kan applicera dessa oljor direkt på huden tillsammans med din förskrivna antibiotika.
Forskning utförs fortfarande för att bestämma styrkan hos dessa oljor när de tas oralt och dosen som krävs för att de ska fungera.
Farorna med läkemedelsresistens
Under de senaste 80 åren har bakterieinfektion legat relativt lågt på listan över problem för läkare och patienter.
Det beror på att vi sedan början av 1930-talet har haft effektiv antibiotika för behandling av dessa infektioner.
Före det var bakteriell infektion en vanlig dödsorsak. Faktum är att folk som föddes innan 1930-talet hade en genomsnittlig livslängd på cirka 47 år [3].
Smittsamma sjukdomar som smittkoppor, kolera, difteri, lunginflammation, tyfus, tuberkulos och syfilis var både vanliga och dödliga.
Vi saknade effektiva behandlingar för dessa infektioner. Ett litet skärsår skulle kunna leda till döden för dem som hade otur nog att komma i kontakt med en farlig bakterie.
Antibiotikans historia
Antibiotika förändrade allt.
År 1928 upptäckte en skotsk mikrobiolog med namnet Alexander Fleming oavsiktligt att en mögelart känd som penicillium notatum växte i en petriskål.
Vad som var märkligt med detta mögel var att det dödade bakterierna som fanns runtomkring.
Under det närmaste årtiondet utvecklade Fleming detta till den medicin som vi nu känner till som penicillin.
Det förändrade det medicinska landskapet för all framtid.
Sedan uppfinningen av penicillin behövde vi inte längre oroa oss för bakteriella infektioner. Vi hade en behandling som kunde döda nästan alla bakterier vi smittades av.

Antibiotikaresistens startade på 1940-talet
Tre år innan antibiotika släpptes till allmänheten började forskarna som utvecklade medicinen redan se tecken på resistens. Det verkliga problemet startade emellertid när en stam av Staphylococcus blev resistent mot penicillin under 1940.
Därefter muterade följande bakterier: tetracyklinresistent Shigella 1959, meticillinresistent Staphylococcus 1962, penicillinresistent Pneumococcus 1965 och erytromycinresistent Staphylococcus 1968.
Under de nästkommande 50 åren ökade läkemedelsresistensen. Nu har vi nya resistenta stammar som dyker upp varje år.
Nutida läkemedelsresistens
En rapport publicerad av CDC 2016 lyfte fram hur allvarlig denna fråga faktiskt är.
Minst 2 miljoner människor smittas med antibiotikaresistenta bakterier varje år och mer än 23 000 människor dör årligen som en följd av dessa infektioner.
Allteftersom mer bakterier blir resistenta mot läkemedel kommer detta nummer garanterat öka betydligt.
Under de senaste åren har en ny stam av bakterier som orsakar tyfus dykt upp kring Pakistan och stammen uppvisar resistens mot all existerande antibiotika förutom en.
När bakterier väl utvecklar resistens mot vårt sista kvarstående alternativ kommer det inte finnas något tillgängligt botemedel längre.
Exempel på vanliga läkemedelsresistenta bakteriestammar
- Penicillinresistent streptococcus-lunginflammation (PRSP)
- Meticillinresistent staphylococcus aureus (MRSA)
- Vancomycinresistent enterokocker(VRE)
- Multidrog-resistenta gramnegativa bakterier (MDR-GNB)
- Omfattande resistent tyfus (XDR Tyfus)
- Omfattande resistent tuberkulos (XDR Tuberkulos)
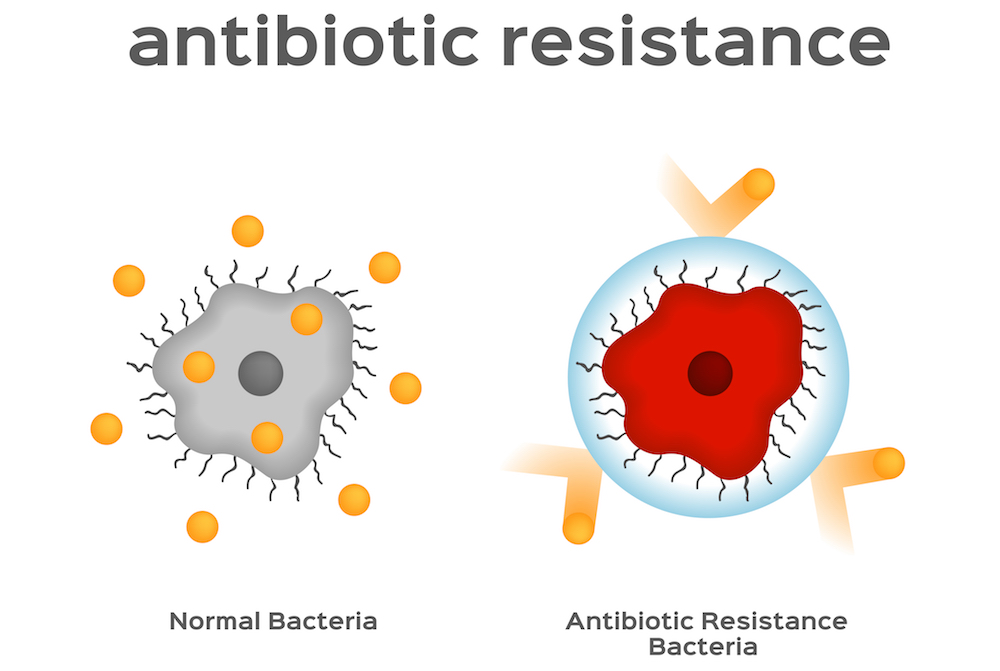
Hur fungerar läkemedelsresistens?
Hur fungerar läkemedelsresistens? Och hur kan CBD-olja förhindra det?
Låt mig förklara med en överblick över hur antibiotika dödar bakterier.
Hur antibiotika dödar bakterier
Det finns många olika typer av antibiotika, men de flesta arbetar på samma sätt:
Antibiotika hindrar bakterier från att växa.
Om bakterierna inte kan växa eller föröka sig, kan de inte ge upphov till stor skada.
Bakterier orsakar kaos när de förekommer i stora antal. En enda bakterie, eller till och med några hundra, kommer att ha en begränsad effekt på kroppen.
När vi börjar få några hundra tusen eller några miljoner, kan dessa organismer orsaka allvarliga skador.
Antibiotika fungerar genom att blockera specifika delar av bakterierna som behövs för tillväxt.
Låt oss jämföra dessa mekanismer med en byggarbetsplats. Byggarbetsplatsen är bakterierna, som arbetar med att bygga nya bakterier för att infektera nya delar av kroppen.
Några vanliga exempel på antibiotika är:
1. Beta-laktam
Beta-laktam blockerar bakteriens förmåga att bygga sin cellvägg. När detta händer börjar cellerna gå sönder när de växer, vilket gör att insidan läcker ut. Detta är naturligtvis dödligt för bakterierna.
Det är som att öppna portarna på en byggarbetsplats och låta alla arbetare gå och ta sina verktyg med sig. När ingen är kvar för att göra jobbet blir platsen slutligen övergiven.
2. Makrolider
Makrolider stoppar celltillväxten genom att attackera RNA. Det här är den del av cellen som ansvarar för att bygga nya proteiner.
Inga proteiner betyder ingen tillväxt. Då proteiner ansvarar för allt som en bakterie gör kan de inte utföra något vid brist på dem. De flyter runt mållöst innan de slutligen dör.
Det här är som att förstöra maskinerna på en arbetsplats. Ingen kommer att kunna utföra något arbete och jobbet kommer så småningom att överges helt och hållet.
3. Quinoloner
Quinoloner attackerar bakteriernas DNA direkt.
DNA ger alla anvisningar och instruktioner om hur cellen ska fungera. Om dessa är trasiga kan cellen inte bygga något och kommer snabbt att dö som ett resultat.
Det är som att gå in på en byggarbetsplats, fullständigt förstöra ritningarna och avskeda befälhavaren. Arbetarna kommer att försöka fortsätta, men vet inte hur de ska göra sina jobb effektivt. Byggnaden kommer sannolikt att rasa samman innan den någonsin är klar.
Hur bakterier blir resistenta
Livslängden för bakterier är väldigt kort.
Men trots det utsätts de för naturligt urval och evolutionära förändringar, precis som alla andra organismer på jorden. Så småningom kommer denna utveckling att leda till bakterier som är anpassade för att motstå antibiotika.
Låt mig förklara.
Varje gång en ny bakterie skapas finns det en liten chans att dess DNA kommer att drabbas av en mutation någonstans. För det mesta gör denna förändring ingenting. Det är neutralt.
Men ibland har denna mutation en effekt. Det kan göra bakterierna starkare eller svagare.
På vilket sätt? Naturligt urval. De starkare bakterierna har en bättre chans att överleva och överför sina starka gener till nästa generation. Samtidigt dör de svagare bakterierna ut och deras ”svaga” gener försvinner från den genetiska poolen.
Genom slumpmässig experimentering under många generationer kommer dessa mutationer så småningom göra bakterie-populationen mer framgångsrik vid utförandet av sitt arbete. En bakteries jobb, som allt liv på jorden, är att leva tillräckligt länge för att reproducera.
Hur spelar det in vid läkemedelsresistens?
Låt oss säga att vi har 100 bakterieceller. Var och en är densamma, men har en knappt märkbar mutation i sin genetiska kod.
Vi exponerar sedan dessa bakterier för antibiotika.
Majoriteten av dessa bakterier kommer att dö. Men av en slump lyckas en av dem överleva. Dess unika, slumpmässiga mutation skyddade den från antibiotika. Dessa ensamma små bakterier kommer att reproducera, vilket ger fler identiska kopior med samma mutation.
Så småningom kommer dessa bakterier att bygga en koloni av miljoner, alla delar samma genetiska mutation som gör att de kan motstå antibiotika.
Detta är ett enkelt exempel på hur läkemedelsresistens uppstår. Den enda skillnaden är att i stället för 100 bakterieceller finns det triljoner. Och istället för en typ av antibiotika finns det dussintals.
Varje gång vi använder antibiotika, speciellt om vi gör det i onödan och för ofta, gynnar vi de bakterier som kan motstå dem. Genom åren blir bakterierna tuffare och svårare att döda.
Hur bakterier stoppar antibiotika från att fungera
De genetiska mutationerna som har utvecklats av bakterier för att de ska kunna motstå antibiotika kan variera, men den vanligaste metoden är att faktiskt pumpa antibiotikumet ut ur bakterierna när det kommer in.
Det förhindrar att antibiotikan gör sitt jobb och dödar cellen.
De specialiserade pumparna hos bakterierna som gör detta kallas för effluxpumpar.
Effluxpumparna återfinns i membranen hos många bakterier, men de utformades för att avlägsna andra föreningar såsom giftiga metaboliska biprodukter och neurotransmittorer.
Vid läkemedelsresistens är dessa pumpar anpassade för att också pumpa ut antibiotika.
Det leder oss slutligen till artikelns huvudpoäng…
Hur kan cannabinoider som CBD förebygga läkemedelsresistens?
Nu när vi förstår hur bakterier kan bli resistenta mot antibiotika kan vi diskutera hur cannabinoider förhindrar det.
Cannabinoider har ett stort antal effekter på människokroppen.
De reglerar homeostas genom endocannabinoid-systemet, stimulerar serotoninreceptorerna för att producera den karakteristiska känslan av att vara “hög” och aktiverar receptorerna i kroppen som är ansvariga för att dämpa smärtsignaler.
Cannabinoider inhiberar även effluxpumparna hos bakterier.
Eftersom de är fettlösliga föreningar kan cannabinoiderna interagera med bakteriecellernas fettmembran och potentiellt ändra sättet de fungerar på.
Forskning pågår numera för att identifiera dessa effekter i mänskliga tester och för att få en bättre förståelse om den specifika mekanismen som gör dem så effektiva.
Vilka cannabinoider är bäst för detta ändamål?
En av de primära studierna om dessa effekter undersökte de fem mest omfattande cannabinoiderna i cannabisplantan: CBD, CBC, CBG, CBN och THC.
Alla dessa cannabinoider visades ha förmågan att blockera effluxpumparna i läkemedelsresistenta stammar av Staphylococcus aureus (MRSA), men de icke-psykoaktiva cannabinoiderna CBD och CBG visade de starkaste resultaten [2].
Huvuddelen av den forskning som för närvarande pågår fokuserar på MRSA-hudinfektioner.
Dessa infektioner är extremt vanliga på sjukhus och har visat sig vara ett växande globalt hot.
Topikala cannabis-krämer testas för att hämma tillväxten av dessa bakterier och tillåta antibiotika att göra sitt jobb.
Kosmetikföretag tittar också på cannabinoider som ett nytt konserveringsmedel för att lägga till sina produkter för att förlänga hållbarheten och förhindra att bakteriekolonier formas.
Hur du hittar en CBD-olja som erbjuder dessa fördelar
I USA är CBD-olja lagligt i nästan hela landet.
Det finns några olika alternativ du står inför när du ska handla cannabisolja:
1. CBD-isolat
CBD-isolat är ett extrakt från cannabisväxten som enbart består av CBD.
Alla terpener, fibrer, växtsocker och proteiner avlägsnas för att lämna kvar ett CBD-extrakt med hög potens.
Även om detta kan vara effektivt vid behandling av antibiotikaresistens är det osannolikt att det kommer erbjuda samma fördel som en produkt som innehåller de andra fytokemikalierna, vilka alla tillför sina egna fördelar för att förebygga antibiotikaresistens.
2. Fullspektrums hampaolja
Fullspektrums hampaolja är den mest rekommenderade produkten för att göra nytta vid antibiotikaresistens.
Det beror på att de två starkaste cannabinoiderna är de icke-psykoaktiva CBD och CBG som båda återfinns i höga koncentrationer i hampolja av fullspektrumsextrakt.
I tillägg till dessa cannabinoider finns även plantans kompletta fytokemiska uppsättning i detta extrakt. Terpenerna, flavonoiderna, mineralerna och växtsocker kan bidra till dess effektprofil.
3. THC-oljor
THC-oljor är endast tillgängliga i stater som har legaliserat marijuana för rekreationsändamål. De finns även i länder som Kanada och Nederländerna där marijuana-produkter kan säljas lagligt.
THC-oljor innehåller ofta ett rad olika cannabinoider, inklusive CBD, CBG, CBC, CBN och THC, men kallas THC-oljor eftersom de ger psykoaktiva effekter.
Om dessa produkter är tillgängliga och du inte motsätter dig växtens psykoaktiva effekter kan det vara det bästa alternativet.

Användning av CBD-olja för att förebygga antibiotikaresistens
Mer forskning behövs för att bedöma den korrekta dosen av CBD-olja och andra cannabis-oljor för att förhindra antibiotikaresistens i bakterier.
Den största delen av den aktuella forskningen innebär lokal administrering av örten för behandling av hudinfektioner orsakade av MRSA.
Med det sagt är det bästa alternativet CBD-oljor från fullspektrumsextrakt, som innehåller så mycket av växtens cannabinoid- och terpeninnehåll som möjligt. Det kräver även hög dosering, tillsammans med en kombination av andra terapier för bästa resultat.
Referenser
- Bancroft, EA (2007). Antimikrobiell resistens: Det är inte bara för sjukhus. Jama, 298 (15), 1803-1804.
- Appendino, G., Gibbons, S., Giana, A., Pagani, A., Grassi, G., Stavri, M., … & Rahman, MM (2008). Antibakteriella cannabinoider från Cannabis sativa: en strukturaktivitetsstudie. Journal of Natural Products, 71 (8), 1427-1430.
- Adedeji, WA (2016). Skatten som heter antibiotika. Annals of Ibadan postgraduate medicine, 14 (2), 56.

Förhållanden som kan svara på Cannabidiol
-
-
Förhållanden relaterade till Endokrin
-
Förhållanden relaterade till Immun
-
-
Förhållanden relaterade till Kropp
-
Förhållanden relaterade till Ben
-
Förhållanden relaterade till Smärta
-
Förhållanden relaterade till Mage
-
Förhållanden relaterade till Hjärta
-
Förhållanden relaterade till Hud
-
Förhållanden relaterade till Psykologisk
-
Förhållanden relaterade till Leder
