| Total de CBD: | 240 - 4850 mg |
| Gama de Potência: | 48,5 mg/ml |
| Preço por mg de CBD: | US$0,09 - US$0,16 |
| Tipo de Extrato: | Espectro completo |
Baseado em evidências
CBD e Resistência a Antibióticos: Pesquisa e Compreensão Atual
Cada vez mais linhagens de bactérias estão se tornando imunes aos medicamentos que usamos para matá-las. Em breve, nos depararemos com uma total incapacidade de tratar as doenças causadas por estas bactérias. O óleo de CBD oferece uma solução única para este problema, interrompendo os mecanismos que elas usam para resistir aos antibióticos. Eis como isso funciona.
A resistência a antibióticos é uma grande ameaça à saúde pública.
Uma bactéria comum resistente a medicamentos chamada MRSA (Staphylococcus aureus resistente à meticilina) é responsável por mais mortes por ano do que o HIV [1].
Todos os anos, mais e mais linhagens de bactérias infecciosas se tornam resistentes aos nossos medicamentos. Além disso, nos últimos 30 anos apenas uma nova classe de antibióticos foi desenvolvida.
Nas taxas atuais, não poderemos nos defender contra doenças infecciosas por muito mais tempo.
A cannabis, sendo a curinga que é, oferece uma solução única para lidar com este problema.
Sugere-se que muitos dos canabinoides da planta podem atrapalhar a capacidade das bactérias de resistirem às drogas que usamos para matá-las.
Aqui, discutiremos como a cannabis pode ser eficaz para prevenir a resistência aos medicamentos e quais são suas limitações.
Resumo: Usando a Cannabis para Prevenir a Resistência aos Antibióticos
Mais à frente, entraremos em detalhes sobre como a resistência aos medicamentos se desenvolve e como o óleo de CBD pode ser usado para evitá-la.
Mas antes de começarmos, vamos nos contextualizar.
Vários estudos sobre alguns canabinoides comuns mostraram que eles podem interromper a capacidade que uma bactéria tem de resistir ao tratamento antibiótico.
A maioria destes estudos se concentrou em uma linhagem de bactérias resistentes a medicamentos que infecta a pele, conhecida como Staphylococcus aureus Resistente à Meticilina (MRSA).
Encontrar um óleo de CBD de alta qualidade que contenha toda a gama de fitoquímicos da planta de cânhamo será a melhor opção para combater a resistência aos medicamentos. Estes óleos são frequentemente referidos como extratos de “espectro completo” e você pode aplicá-los diretamente na pele juntamente com seus antibióticos prescritos.
Pesquisas ainda estão sendo feitas para determinar a potência e a dosagem correta destes óleos quando tomados por via oral.
Os Perigos da Resistência aos Antibióticos
Nos últimos 80 anos, as infecções bacterianas ficaram relativamente no fim da lista de preocupações para médicos e pacientes.
Isso porque desde o início da década de 1930 tivemos acesso a antibióticos eficazes para tratar estas infecções.
Antes disso, infecções bacterianas eram uma causa comum de morte. Na verdade, as pessoas nascidas antes da década de 1930 tinham uma expectativa média de vida de apenas 47 anos [3].
Doenças infecciosas, como varíola, cólera, difteria, pneumonia, febre tifoide, tuberculose e sífilis eram tanto comuns quanto mortais.
Não tínhamos tratamentos efetivos para estas infecções, de modo que um mero corte de papel poderia resultar em morte para aqueles que tivessem o azar de contrair uma bactéria patogênica.
A Invenção dos Antibióticos
Os antibióticos mudaram tudo.
Em 1928, um microbiologista escocês chamado Alexander Fleming descobriu acidentalmente uma espécie de fungo conhecida como Penicillium notatum crescendo em uma placa de Petri.
O que era peculiar sobre esse mofo é que ele estava matando as bactérias competidoras.
Na década seguinte, Fleming desenvolveu este fungo até transformá-lo remédio que hoje conhecemos como penicilina.
Isso mudou a maneira como fazemos medicina para sempre.
Desde a invenção da penicilina, não tivemos mais que nos preocupar com infecções bacterianas. Nós criamos um tratamento que poderia matar praticamente qualquer bactéria invasora que contraíssemos.

O Início da Resistência aos Antibióticos na Década de 40
Três anos antes que os antibióticos fossem sequer introduzidos ao público, os cientistas que os desenvolviam começaram a ver sinais de resistência por parte das bactérias. No entanto, o problema real começou quando uma cepa de Staphylococcus se tornou resistente à penicilina em 1940.
Depois disso, as seguintes bactérias também sofreram mutações: Shigella resistente à tetraciclina, em 1959; Staphylococcus resistente à meticilina, em 1962; Pneumococcus resistente à penicilina, em 1965; e Staphylococcus resistente à seritromicina, em 1968.
Nos 50 anos seguintes, a resistência aos antibióticos disparou. Agora temos linhagens resistentes aparecendo a cada ano.
A Resistência aos Antibióticos nos Dias de Hoje
Um relatório publicado pelo CDC em 2016 destacou a seriedade desta questão.
Pelo menos 2 milhões de pessoas são infectadas por bactérias resistentes a antibióticos a cada ano e mais de 23.000 pessoas morrem como consequência dessas infecções.
À medida que mais destas bactérias se tornam resistentes aos medicamentos que temos, esse número com certeza aumentará substancialmente.
Na verdade, nos últimos anos uma nova cepa da bactéria responsável pela febre tifoide surgiu no Paquistão, demonstrando resistência a todos menos um antibiótico.
Assim que estas bactérias desenvolverem resistência à última opção de antibiótico restante, não haverá nada disponível para tratá-las.
Exemplos Comuns de Linhagens de Bactérias Resistentes a Antibióticos
- Streptococcus pneumonia resistente à penicilina (PRSP)
- Staphylococcus aureus resistente à meticilina (MRSA)
- Enterococos resistente à vancomicina (VRE)
- Bacilos gram-negativos resistentes a múltiplos medicamentos (MDRGNB)
- Tifoide extensivamente resistente a medicamentos (XDR tifoide)
- Tuberculose extensivamente resistente a medicamentos (XDR tuberculose)
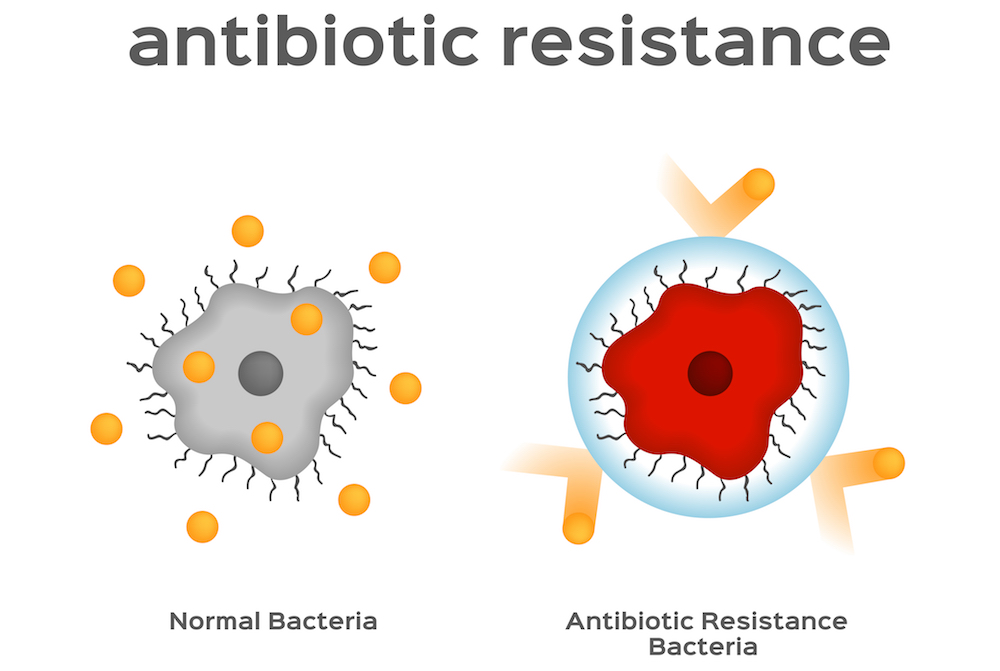
Como Funciona a Resistência aos Antibióticos?
Então, como funciona a resistência aos antibióticos? E como o óleo de CBD pode preveni-la?
Deixe-me explicar com uma visão geral de como os antibióticos matam as bactérias.
Como os Antibióticos Matam Bactérias
Existem muitos tipos diferentes de antibióticos, mas a maioria deles funciona da mesma maneira:
Impedindo que as bactérias cresçam.
Se as bactérias não conseguem crescer ou se multiplicar, elas não terão o potencial de causar muito dano.
As bactérias causam estragos graças a sua quantidade. Uma única bactéria ou mesmo algumas centenas delas terão pouco efeito no corpo.
Quando passamos a hospedar centenas de milhares ou até milhões destes organismos, no entanto, eles podem causar danos graves.
Os antibióticos funcionam ao bloquear partes específicas das bactérias, necessárias para o crescimento.
Como veremos abaixo, podemos comparar as interações entre antibiótico e bactérias ao funcionamento de um canteiro de obras. O canteiro de obras é a célula bacteriana, trabalhando na construção de novas bactérias para infectar novas áreas do corpo.
Alguns exemplos comuns de antibióticos incluem:
1. Beta-lactâmicos
Bloqueiam a capacidade da bactéria de construir sua parede celular. Quando estes antibióticos entram em ação, as células começam a se romper à medida que crescem, fazendo com que seu interior vaze. Isso, é claro, é fatal para as bactérias.
É como abrir os portões do canteiro de obras e deixar todos os trabalhadores irem embora. Quando ninguém sobra para fazer o trabalho, o canteiro é eventualmente abandonado.
2. Macrólidos
Impedem o crescimento celular ao atacar o RNA da bactéria. O RNA é a molécula responsável pela construção de novas proteínas.
A falta de proteínas significa que não há crescimento. Como as proteínas são responsáveis por tudo que uma bactéria faz, isso essencialmente as desativa. Elas flutuam por aí sem rumo antes de morrer.
É como destruir o maquinário do canteiro de obras. Ninguém será capaz de fazer qualquer trabalho e o projeto acabará por ser abandonado por completo.
3. Quinolonas
Atacam diretamente o DNA das bactérias.
O DNA serve como uma planta arquitetônica para a célula. Se ele for destruído, a célula é incapaz de construir qualquer coisa e morrerá rapidamente como resultado.
É como entrar no canteiro de obras, destruir completamente as plantas e demitir o mestre de obras. Os trabalhadores tentarão continuar, mas sem instruções, não saberão o que fazer. O prédio provavelmente desmoronará antes sequer de ser terminado.
Como as Bactérias se Tornam Resistentes
A expectativa de vida de uma bactéria é muito curta.
Mesmo assim, como em todos os organismos da Terra, elas estão sujeitas a seleção natural e a mudanças evolutivas. Eventualmente, esta evolução as levará a resistir aos antibióticos.
Deixe-me explicar.
Toda vez que uma bactéria é produzida, há uma pequena chance de que seu DNA sofra uma mutação em algum lugar. Na maioria das vezes, essa mutação não faz nada. Ela é neutra.
Mas às vezes essa mutação tem um efeito. Ela pode tornar a bactéria mais forte ou mais fraca.
Como? Bem, através da seleção natural. A bactéria mais forte tem uma chance melhor de sobreviver e ela passa seus novos genes mais fortes para a próxima geração. Enquanto isso, a bactéria mais fraca está em desvantagem: ela tem maiores chances de morrer e enterrar seus genes “fracos” consigo.
Com tentativas e erros aleatórios, e ao longo de várias gerações, as mutações “boas” serão selecionadas naturalmente e, com o tempo, tornarão aquela população de bactérias mais bem-sucedida em seu trabalho. E o trabalho de uma bactéria, como o de todos os seres vivos na Terra, é ficar viva por tempo suficiente para se reproduzir.
Então, como isso funciona para a resistência aos antibióticos?
Suponhamos que eu tenha 100 células bacterianas. Elas são da mesma espécie, mas cada uma tem uma mutação sutil em seu código genético.
Eu então encharco essas bactérias em antibióticos.
A grande maioria dessas bactérias vai morrer. No entanto, uma sobrevive. Sua mutação única e aleatória a protegeu dos antibióticos. Esta bacteriazinha solitária vai então se reproduzir, fazendo mais cópias idênticas de si mesma, com a mesma mutação.
Eventualmente, esta bactéria construirá uma colônia de milhões, todas elas com a mesma mutação genética que as permite resistir aos antibióticos.
Este é um exemplo simples de como a resistência aos medicamentos surge. A única diferença é que, em vez de 100 células bacterianas, na vida real existem trilhões delas. E ao invés de um tipo de antibiótico, existem dezenas.
Toda vez que usamos um antibiótico – especialmente se fizermos isso sem necessidade e com frequência – nós favorecemos exatamente as bactérias que são capazes de resistir a ele. Então, ao longo dos anos, as bactérias se tornam mais e mais fortes. E mais difíceis de combater.
Como as Bactérias Impedem os Antibióticos de Funcionarem
As mutações genéticas que as bactérias desenvolveram para resistir aos antibióticos podem variar, mas o método mais comum que elas utilizam é bombear o antibiótico para fora da célula.
Isso evita que o antibiótico faça seu trabalho e mate a célula.
Nas bactérias, as bombas especializadas que fazem isso são chamadas de bombas de efluxo.
Estas bombas de efluxo foram encontradas nas membranas de muitas bactérias, mas originalmente elas foram projetadas para remover outros compostos da célula – como subprodutos metabólicos tóxicos e neurotransmissores.
Com a resistência aos medicamentos, estas bombas foram adaptadas para bombear antibióticos também.
Isso finalmente nos leva ao motivo deste artigo…
Como os Canabinoides como o CBD Previnem a Resistência aos Antibióticos?
Agora que entendemos como as bactérias podem se tornar resistentes aos antibióticos, podemos falar sobre como os canabinoides evitam isso.
Os canabinoides têm uma grande variedade de efeitos no corpo humano.
Eles regulam a homeostase através do sistema endocanabinoide, estimulam os receptores de serotonina a produzirem aquela “viagem” característica e ativam receptores responsáveis por silenciar sinais de dor.
Os canabinoides também inibem as bombas de efluxo nas bactérias.
Sendo compostos lipossolúveis, os canabinoides são capazes de interagir com as membranas gordurosas das células bacterianas, possivelmente alterando seu funcionamento.
Pesquisas estão em andamento para identificar esses efeitos em testes em humanos e entender melhor o mecanismo específico que os torna tão eficazes.
Quais Canabinoides são Melhores?
Um dos estudos primários sobre esses efeitos analisou os 5 canabinoides mais abundantes na planta da maconha: CBD, CBC, CBG, CBN e THC.
Foi demonstrado que todos esses canabinoides têm a capacidade de bloquear as bombas de efluxo em cepas resistentes a antibióticos de Staphylococcus aureus (MRSA); no entanto, os canabinoides não-psicoativos CBD e CBG mostraram o maior benefício [2].
A maioria das pesquisas atualmente em andamento está focada nas infecções de pele por MRSA.
Essas infecções são extremamente comuns em hospitais e estão se mostrando uma ameaça global emergente.
As pomadas tópicas de cannabis são testadas para inibir o crescimento destas bactérias e permitir que os antibióticos façam o seu trabalho.
As empresas de cosméticos também estão vendo os canabinoides como um novo conservante para adicionar aos seus produtos, prolongando sua vida útil e resistindo à formação de colônias bacterianas.
Como Encontrar o Óleo de CBD que Oferecerá esses Benefícios
No Brasil, o óleo de CBD é legal em todo o país – desde que tenha sido prescrito por um médico e aprovado pela Anvisa.
Existem algumas opções diferentes que você encontrará ao pesquisar qualquer óleo de cannabis:
1. Isolados de CBD
Os isolados de CBD são extratos da planta de cannabis que incluem apenas CBD.
Todos os terpenos, fibras, açúcares vegetais e proteínas são removidos para deixar um extrato de CBD de alta potência.
Embora isso possa ser eficaz no tratamento da resistência a antibióticos, é improvável que ofereça o mesmo benefício que um produto que contenha os terpenos e outros fitoquímicos, que oferecem benefícios adicionais à prevenção da resistência a antibióticos.
2. Óleo de Cânhamo de Espectro Completo
Um óleo de cânhamo de espectro completo é o produto mais recomendado para entregar os benefícios da resistência aos antibióticos.
Isso porque os 2 canabinoides mais fortes são o CBD e o CBG não-psicoativos, ambos encontrados em altas concentrações no cânhamo de espectro completo.
Além desses canabinoides, toda a composição fitoquímica da planta também é encontrada neste extrato. Os terpenos, flavonoides, minerais e açúcares vegetais todos contribuem para o seu perfil de efeitos.
3. Óleos de THC
Os óleos de THC estão disponíveis no Brasil da mesma maneira que os óleos de CBD – com prescrição médica e autorização da Anvisa. Eles também estão disponíveis em países como o Canadá ou a Holanda que têm produtos legais de maconha para venda.
Os óleos de THC geralmente contêm um espectro de canabinoides, incluindo CBD, CBG, CBC, CBN e o próprio THC, mas são chamados de óleos de THC porque produzem efeitos psicoativos.
Se esses produtos estiverem disponíveis e você não se opuser a receber os efeitos psicoativos da planta, essa pode ser a melhor opção.

Usando o Óleo de CBD para Prevenir a Resistência aos Antibióticos
Mais pesquisas são necessárias para avaliar a dose adequada de óleo de CBD e outros óleos de maconha na prevenção da resistência aos antibióticos em bactérias.
A maioria das pesquisas atuais envolve o uso tópico da erva para tratar infecções na pele por MRSA.
Tendo dito isso, as melhores opções são provavelmente os óleos de CBD de espectro completo, contendo o máximo possível de conteúdo de canabinoides e terpenos da planta. Também são necessárias dosagens muito altas e uma combinação de outras terapias para se atingir o máximo de eficácia.
Referências
- Bancroft, E. A. (2007). Antimicrobial resistance: it’s not just for hospitals. Jama, 298(15), 1803-1804.
- Appendino, G.; Gibbons, S.; Giana, A.; Pagani, A.; Grassi, G.; Stavri, M.; … e Rahman, M. M. (2008). Antibacterial cannabinoids from Cannabis sativa: a structure-activity study. Journal of natural products, 71(8), 1427-1430.
- Adedeji, W. A. (2016). The treasure called antibiotics. Annals of Ibadan postgraduate medicine, 14(2), 56.

Condições que Podem Responder ao Canabidiol
-
Condições Relacionadas Genética
-
Condições Relacionadas Sistema Endócrino
-
Condições Relacionadas Sistema Imune
-
Condições Relacionadas Sistema Nervoso
-
-
Condições Relacionadas Ossos
-
Condições Relacionadas Dor
-
Condições Relacionadas Sistema Digestivo
-
Condições Relacionadas Sistema Circulatório
-
Condições Relacionadas Pele
-
Condições Relacionadas Psicológico
-
Condições Relacionadas Articulações
